Latest Blogs
चिकनपॉक्स: इस संक्रामक बीमारी के कारण, लक्षण, और उपचार को जाने!
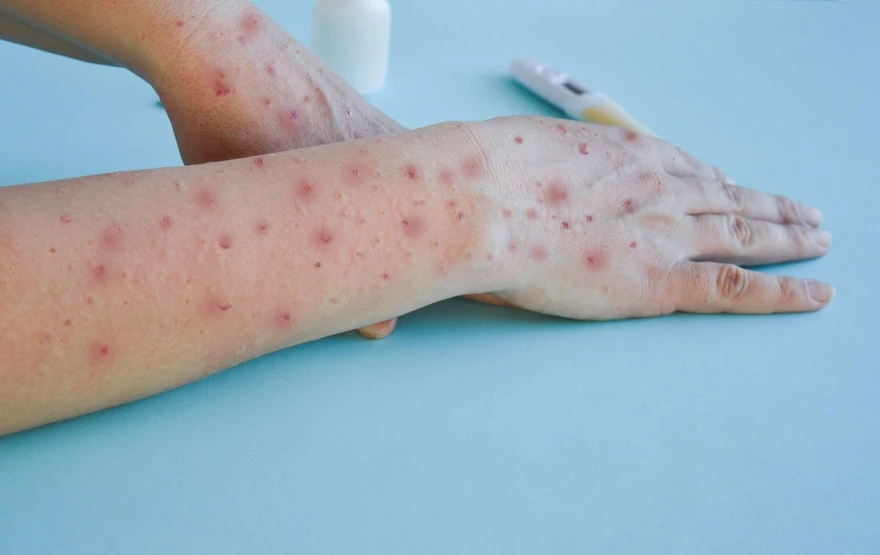
चिकनपॉक्स क्या है? चिकनपॉक्स जो की वेरिसेला-जोस्टर वायरस (VZV) के कारण होता है, एक खुजली वाली, फफोले जैसी दाने वाली बीमारी है जो अत्यधिक संक्रामक हो सकती है। चिकनपॉक्स का दाना आमतौर पर छाती, पीठ या चेहरे पर पहले दिखाई देता है और धीरे-धीरे शरीर के बाकी हिस्सों में फैलता है। समय के साथ ,यह फफोले फूटते हैं और रिसने लगते हैं, फिर वे पपड़ी बनते हैं और अंततः ठीक हो जाते हैं। वयस्कों में चिकनपॉक्स गंभीर हो सकता है, विशेष रूप से गर्भावस्था के दौरान और कमजोर प्रतिरक्षा प्रणाली वाले लोगों में। चिकनपॉक्स बच्चों में आम है, लेकिन यह किसी भी उम्र में हो सकता है। यह आमतौर पर 1 से 2 सप्ताह के बाद खुद ही ठीक हो जाता है। हालांकि, आपको डॉक्टर के पास जाना चाहिए। आमतौर पर लोग शुरुआती उम्र में चिकनपॉक्स से पीड़ित होते हैं, या यदि उन्होंने चिकनपॉक्स का टीका नहीं लिया है। हालांकि, शुरुआती उपाय करना और चिकनपॉक्स को पूरी तरह से रोकने के लिए टीका लेना उचित है। चिकनपॉक्स कैसे फैलता है? आप किसी भी उम्र में चिकनपॉक्स से संक्रमित हो सकते हैं। यदि आप या आपका बच्चा अभी तक चिकनपॉक्स से संक्रमित नहीं हुए हैं, तो वायरस के संपर्क में आने के 1 से 3 सप्ताह बाद तक लक्षण विकसित हो सकते हैं। चिकनपॉक्स संक्रामक है और चिकनपॉक्स के दाने दिखने से 1 दिन पहले और 5 दिन बाद तक फैल सकता है। वायरस फैलता है: किसी अन्य व्यक्ति के संपर्क में आने से जिसे चिकनपॉक्स हो। संक्रमित व्यक्ति की आंख, नाक या मुंह से निकलने वाले तरल पदार्थों के संपर्क में आने से। संक्रमित व्यक्ति के खांसने या छींकने से फैली हवा में सांस लेने से। स्मॉलपॉक्स और चिकनपॉक्स में क्या अंतर है? जबकि चिकनपॉक्स और स्मॉलपॉक्स दोनों ही त्वचा पर दाने पैदा करने वाली बीमारियां हैं, उनके लिए अलग-अलग वायरस जिम्मेदार होते हैं। स्मॉलपॉक्स अधिक गंभीर बीमारी है क्योंकि यह रोगी को बहुत बीमार कर सकता है और कभी-कभी मृत्यु का कारण भी बन सकती है। दाने अलग-अलग समय पर विकसित हो सकते हैं और और इनके रूप भी भिन्न हो सकते हैं। स्मॉलपॉक्स के फफोले सभी एक जैसे दिखते हैं, जबकि चिकनपॉक्स के दाने लहरों में आ सकते हैं, जिनमें अलग-अलग धब्बे होते हैं। इनमें से कुछ धब्बों पर पपड़ी बननी शुरू हो सकती है जबकि अन्य अभी भी छान रहे होते हैं। हालांकि, मुख्य अंतर यह है कि स्मॉलपॉक्स एक वैश्विक टीकाकरण कार्यक्रम के कारण समाप्त हो गया है। चिकनपॉक्स के संकेत और लक्षण क्या हैं? चिकनपॉक्स के लक्षण बहुत आसानी से पहचाने जा सकते हैं। आपका स्वास्थ्य सेवा प्रदाता संक्रमित व्यक्ति की त्वचा को देखकर बीमारी की पहचान करने में सक्षम होगा। सबसे अधिक बार, चिकनपॉक्स के लक्षण इस प्रकार दिखाई देते हैं: बुखार भूख में कमी थकान महसूस होना सिरदर्द 1 या 2 दिनों के लिए लगातार पेट दर्द बहुत खुजली वाली त्वचा पर छोटे फफोले जैसे दाने दूधिया पानी जैसे तरल से भरे फफोले फूटे हुए फफोलों पर पपड़ी धब्बेदार त्वचा धब्बों का हल्का होना चिकनपॉक्स का निदान कैसे किया जाता है? आपका डॉक्टर आपकी त्वचा पर मौजूद धब्बों की जांच करके चिकनपॉक्स का निदान कर सकता है। कुछ मामलों में, फफोलों के कारण को पता करने के लिए लैब परीक्षण किए जाएंगे। मैं चिकनपॉक्स से पीड़ित अपने बच्चे की मदद कैसे कर सकता हूं? चिकनपॉक्स से पीड़ित बच्चे को बहुत आराम की ज़रूरत होती है। सुनिश्चित करें कि उन्हें पर्याप्त मात्रा में तरल पदार्थ मिले और चिकनपॉक्स से निपटने के लिए खुद की देखभाल करने के लिए प्रोत्साहित करके उन्हें कम खुजली महसूस करने में मदद करने की कोशिश करें। यहां कुछ सरल तरीके दिए गए हैं जिनसे आप चिकनपॉक्स से पीड़ित बच्चे की मदद कर सकते हैं: अपने बच्चे को ठंडा बनाए रखें। दाने पर ठंडी, नम कपड़ा रखें। सुनिश्चित करें कि आपका बच्चा दाने को न खरोंचे। उनके नाखून छोटे काटें ताकि वे फफोले न फोड़ें। दानों पर एंटीहिस्टामाइन लोशन लगाएं। ये आसानी से कैमिस्ट और दवा की दुकानों पर उपलब्ध हैं। आपके डॉक्टर से परामर्श करने के बाद ही बच्चे को ओवर-द-काउंटर चिकनपॉक्स दवा दें। ठंडा स्नान या ओटमील स्नान त्वचा को आराम देने और खुजली को कम करने में मदद कर सकता है। अगर मेरे बच्चे को चिकनपॉक्स हो जाए तो क्या करें? नवजात शिशुओं के लिए चिकनपॉक्स स्वस्थ बच्चों या वयस्कों की तुलना में अधिक खतरनाक है। यही कारण है कि अगर 3 महीने तक का बच्चा इस बीमारी से ग्रसित हो जाता है तो अपने स्वास्थ्य देखभाल प्रदाता से तुरंत संपर्क करना आवश्यक है। चिकनपॉक्स से किस प्रकार की जटिलताएं हो सकती हैं? चिकनपॉक्स के साथ जटिलताएं दुर्लभ हैं लेकिन संभव हैं। इनमें शामिल हैं: स्किन, ब्लड और सॉफ्ट टिश्यू में बैक्टीरियल इन्फेक्शन निमोनिया डिहाइड्रेशन मैनिंजाइटिस ब्लड क्लॉटिंग या ठीक होने में समस्या लिवर प्रोब्लेम्स चिकनपॉक्स से जटिलताओं का शिकार कौन है? अधिकांश स्वस्थ लोगों को चिकनपॉक्स की जटिलताएं नहीं होंगी। हालांकि, चिकनपॉक्स के गंभीर मामले बहुत छोटे शिशुओं, गर्भवती महिलाओं, किशोरों, प्रत्यारोपण रोगियों और अन्य प्रतिरक्षा समस्याओं वाले लोगों के लिए खतरनाक हो सकते हैं। क्या चिकनपॉक्स घातक हो सकता है? हालांकि चिकनपॉक्स का घातक होना असामान्य है, क्योंकि अधिकांश लोग उपचार के प्रति अच्छी प्रतिक्रिया देते हैं, लेकिन इस बीमारी से मृत्यु के मामले भी सामने आए हैं। सौभाग्य से, हर साल ऐसे मामलों की संख्या में कमी आ रही है। क्या मेरा बच्चा चिकनपॉक्स से बचाव के लिए टीका लगवा सकता है? अधिकांश बाल रोग विशेषज्ञ चिकनपॉक्स के टीके की सलाह देते हैं जो इस बीमारी से बचाने में मदद करता है। चिकनपॉक्स के टीके के बारे में मुझे क्या जानना चाहिए? चिकनपॉक्स का टीका आमतौर पर दो खुराक में दिया जाता है: एक जो 12 से 15 महीने की उम्र में दी जाती है और दूसरी जब बच्चा 4 से 6 साल का होता है। यदि आप 13 या उससे अधिक उम्र के हैं और आपने टीका नहीं लगवाया है, तो दोनों खुराक कम से कम 28 दिनों के अंतराल पर लेना उचित है। इस टीकाकरण में चिकनपॉक्स को रोकने में 90% से अधिक प्रभावकारिता है। किसे चिकनपॉक्स का टीका नहीं लगवाना चाहिए? यद्यपि टीका आपको बीमारी से सुरक्षित रख सकता है, फिर भी कुछ लोग ऐसे हैं जिन्हें चिकनपॉक्स का टीका नहीं लगवाना चाहिए। इनमें वे लोग शामिल हैं जो: जिन लोगों को टीके के किसी हिस्से या सभी से एलर्जी है गर्भवती महिलाएं जिन लोगों को इम्यून सिस्टम की समस्याएं हैं जिन लोगों को ट्यूबरक्लोसिस है जो लोग ठीक महसूस नहीं कर रहे हैं (आप इसे तब ले सकते हैं जब आप बेहतर महसूस करें) जिन्होंने हाल ही में ब्लड ट्रांसफ्यूजन कराई है जिन्होंने हाल ही में कोई अन्य लाइव वैक्सीन लिया है आपका स्वास्थ्य देखभाल प्रदाता आपको यह समझने में मदद कर सकता है कि चिकनपॉक्स का टीका आपके लिए है या नहीं। क्या वयस्कों को चिकनपॉक्स हो सकता है? जब आपको पहली बार चिकनपॉक्स होता है तो आपका शरीर एंटीबॉडी नामक एक पदार्थ बनाकर बीमारी से लड़ता है। एंटीबॉडी शरीर को बेहतर बनाने में मदद करते हैं जबकि वायरस से लड़ते हैं। ये एंटीबॉडी जीवन भर आपके साथ रहते हैं और अगली बार संपर्क में आने पर तुरंत रोगाणुओं से लड़ते हैं। यही कारण है कि एक वयस्क जिसने पहले चिकनपॉक्स हुआ है उसे फिर से यह नहीं हो सकता। दाद क्या है? कुछ मामलों में, चिकनपॉक्स वायरस (वैरीसेला जोस्टर) फिर से सक्रिय हो सकता है और दाद नामक बीमारी का कारण बन सकता है। दाद से संक्रमित लोग आमतौर पर उन लोगों में चिकनपॉक्स फैलाते हैं जिन्हें अभी तक चिकनपॉक्स नहीं हुआ है। दाद आमतौर पर बुजुर्ग व्यक्तियों में होता है जिनकी प्रतिरक्षा प्रणाली कमजोर होती है। जब तक आपको चिकनपॉक्स नहीं हुआ हो, तब तक आपको दाद नहीं हो सकता। दाद का कारण बनने वाला वायरस हर्पीस जोस्टर के नाम से जाना जाता है। इसका जेनिटल हर्पीस से कोई संबंध नहीं है और आमतौर पर शरीर के किसी विशिष्ट स्थान के चारों ओर एक बैंड बनाकर चिकनपॉक्स के कारण होने वाले दाने जैसा दिखता है। दाद एक दर्दनाक बीमारी है जो आमतौर पर ठीक होने में एक या दो सप्ताह का समय लेती है। चिकनपॉक्स के तीन चरण क्या हैं? चिकनपॉक्स के चरणों को इस आधार पर विभाजित किया जाता है कि दाने कैसे दिखते हैं: चरण 1: लाल और उभरे हुए दाने चरण 2: तरल से भरे फफोले वाले दाने चरण 3: फफोले फट जाते हैं और पपड़ी बन जाती है चिकनपॉक्स आमतौर पर कहाँ शुरू होता है? शुरुआत में, आपके चेहरे, छाती और पीठ के आसपास चिकनपॉक्स होने लगता है। यहां से यह आपके शरीर के बाकी हिस्सों में फैल सकता है। क्या मुझे दो बार चिकनपॉक्स हो सकता है? जबकि यह निश्चित रूप से संभव है, दो बार चिकनपॉक्स होना दुर्लभ है। चिकनपॉक्स से उबरने में कितने दिन लगते हैं? चिकनपॉक्स से ठीक होने के लिए आपको आमतौर पर उपचार की ज़रूरत नहीं होती। 10 से 14 दिनों के बाद आप बेहतर महसूस करने लगेंगे। निष्कर्ष जिन लोगों को चिकनपॉक्स का टीका लग चुका है या जिन्हें पहले से ही यह बीमारी हो चुकी है वे संभावित रूप से प्रतिरक्षित हैं और उन्हें इस बीमारी के संक्रमण के बारे में चिंता नहीं करनी चाहिए। यदि आपको चिकनपॉक्स नहीं हुआ है, तो आप टीका लगवाने के बारे में अपने डॉक्टर से बात कर सकते हैं। अगर आपको चिकनपॉक्स के शुरुआती लक्षण दिखाई देते हैं, तो निदान के लिए तुरंत अपने डॉक्टर से मिलें। नियमित रूप से पूरे शरीर की जांच और डायग्नोस्टिक टेस्ट करवाएं, जैसे कि मेट्रोपोलिस लैब्स में उपलब्ध टेस्ट और चेकअप। यहाँ दी जाने वाली सेवाओं और टेस्ट के बारे में अधिक जानने के लिए वेबसाइट पर जाएँ।
मेनोपॉज क्या है? प्रकार, कारण, तथा लक्षण
मेनोपॉज क्या है? मेनोपॉज एक प्राकृतिक जैविक प्रक्रिया है जो एक महिला के मासिक धर्म चक्र के अंत को दर्शाती है। चिकित्सकीय रूप से, इसका निदान तब किया जाता है जब लगातार 12 महीनों तक मासिक धर्म नहीं होता है और आमतौर पर यह 40s के अंत या 50s की शुरुआत में होता है। मेनोपॉज उम्र बढ़ने का एक प्राकृतिक तत्व होने के बावजूद, यह शारीरिक और भावनात्मक परिवर्तन ला सकता है जो रोजमर्रा की जिंदगी को बाधित कर सकता है। मेनोपॉज के तीन चरण क्या हैं? मेनोपॉज एक प्राकृतिक जैविक प्रक्रिया है जो तीन चरणों में होती है: प्री-रजोनिवृत्ति, रजोनिवृत्ति, और पोस्ट-रजोनिवृत्ति। प्री-मेनोपॉज रजोनिवृत्ति से पहले का परिवर्तनकाल है। यह चरण अक्सर 40s में शुरू होता है, लेकिन पहले भी शुरू हो सकता है। इस चरण के दौरान, एस्ट्रोजन के स्तर में उतार-चढ़ाव होता है, जिससे अनियमित मासिक धर्म चक्र, हॉट फ्लैश, रात में पसीना आना और मूड स्विंग होता है। यह चरण कुछ महीनों से लेकर कुछ वर्षों तक चल सकता है। मेनोपॉज तब होती है जब एक महिला को 12 महीनों तक मासिक धर्म नहीं हुआ हो,आमतौर पर 51 वर्ष की आयु के आसपास। इस समय के दौरान, अंडाशय एस्ट्रोजन और प्रोजेस्टेरोन का उत्पादन कम कर देते हैं, जिससे मासिक धर्म और प्रजनन क्षमता समाप्त हो जाती है। आम रजोनिवृत्ति के लक्षणों में हॉट फ्लैश और योनि का सूखापन शामिल है। मेनोपॉज के बाद पोस्ट-मेनोपॉज शुरू होती है और महिला के जीवन के बाकी समय तक रहता है। हार्मोन का स्तर कम रहता है, और मेनोपॉज के लक्षण धीरे-धीरे कम हो सकते हैं। हालांकि, कम हार्मोन स्तर से स्वास्थ्य संबंधी समस्याओं जैसे कि कमजोर हड्डियां (ऑस्टियोपोरोसिस) और हृदय रोग का जोखिम बढ़ जाता है। इस अवस्था में नियमित चिकित्सा जाँच और स्वस्थ जीवनशैली महत्वपूर्ण है। मेनोपॉज की सामान्य उम्र क्या है? मेनोपॉज की औसत आयु लगभग 51 वर्ष है, लेकिन यह हर व्यक्ति में काफी भिन्न होती है। प्रारंभिक मेनोपॉज 30s के अंत या 40s की शुरुआत में हो सकती है, जबकि देर से मेनोपॉज 50s के मध्य तक शुरू नहीं हो सकती है। मेनोपॉज के लक्षण क्या हैं? रजोनिवृत्ति के लक्षण व्यापक रूप से भिन्न होते हैं, लेकिन आम तौर पर इसमें हॉट फ्लैश, रात को पसीना आना और अनियमित मासिक चक्र शामिल हैं। इन लक्षणों के साथ, महिलाओं को मूड स्विंग, चिड़चिड़ापन और नींद में खलल का अनुभव हो सकता है। मेनोपॉज के दौरान होने वाले सामान्य शारीरिक परिवर्तनों में वजन बढ़ना, बालों का पतला होना और त्वचा का रूखा होना शामिल है। एस्ट्रोजन के स्तर में कमी के कारण योनि में सूखापन और सेक्स के दौरान असुविधा हो सकती है। मेनोपॉज के अन्य लक्षणों में कामेच्छा में कमी, ध्यान केंद्रित करने में कठिनाई और याददाश्त में कमी शामिल है। जोड़ों में दर्द और सिरदर्द भी हो सकता है। इन लक्षणों की तीव्रता और अवधि प्रत्येक महिला के लिए अलग होती है, कुछ को हल्की असुविधा होती है, जबकि अन्य को अधिक गंभीर चुनौतियों का सामना करना पड़ता है। इन लक्षणों का प्रबंधन अक्सर जीवनशैली में बदलाव और चिकित्सा उपचारों के माध्यम से किया जाता है। मेनोपॉज लक्षण कितने समय तक रहते हैं? अधिकांश महिलाएं लगभग चार से पांच साल तक लक्षणों का अनुभव करती हैं, लेकिन कुछ के लिए यह अवधि अधिक लंबी हो सकती है। कुछ महिलाओं को रजोनिवृत्ति शुरू होने से पहले दस साल तक लक्षण हो सकते हैं। मेनोपॉज क्यों होता है? आइए मेनोपॉज के कारणों पर गहराई से समझें। जैसे-जैसे महिलाओं की उम्र बढ़ती है, उनके अंडाशय एस्ट्रोजन और प्रोजेस्टेरोन (मासिक धर्म को नियंत्रित करने वाले हार्मोन) का उत्पादन बंद कर देते हैं, जिससे प्रजनन क्षमता कम हो जाती है। आखिरकार, औसतन 50s की शुरुआत में, आपके अंडाशय अंडे देना बंद कर देते हैं, जो रजोनिवृत्ति की शुरुआत को दर्शाता है। मेनोपॉज अंडाशय को सर्जिकल प्रक्रिया द्वारा हटाने (ओओफोरेक्टॉमी), गर्भाशय को हटाने (अंडाशय को हटाए बिना), कैंसर के इलाज के लिए कीमोथेरेपी या रेडिएशन थेरेपी, और प्राइमरी ओवेरियन इन्सुफिसिएन्सी के कारण भी हो सकती है। मेनोपॉज के दौरान कौन से हार्मोनल परिवर्तन होते हैं? प्री-मेनोपॉज और मेनोपॉज के दौरान, एस्ट्रोजन और प्रोजेस्टेरोन के स्तर में उतार-चढ़ाव होता है, जिससे विभिन्न लक्षण होते हैं। मेनोपॉज के आसपास, ये हार्मोन स्तर तेजी से घटते हैं जिससे मासिक चक्र का बंद होना होता है। मुझे कैसे पता चलेगा कि मैं मेनोपॉज में हूँ? यदि आप अपने 40s के अंत या 50s की शुरुआत में कोई मेनोपॉजल लक्षण जैसे अनियमित मासिक चक्र या हॉट फ्लैश अनुभव कर रही हैं, तो आप प्री-मेनोपॉज में प्रवेश कर सकती हैं। हालांकि, यदि आपको 12 महीनों से मासिक धर्म नहीं हुआ है, तो आप मेनोपॉज में प्रवेश कर सकती हैं। मेनोपॉज का निदान कैसे होता है? मेनोपॉज का निदान मुख्य रूप से आपके लक्षणों और मासिक चक्र के इतिहास के आधार पर होता है। आपका डॉक्टर फॉलिकल-स्टिमुलेटिंग हार्मोन (FSH) और एस्ट्राडियोल (एक प्रकार का एस्ट्रोजन) के स्तर की जांच के लिए ब्लड टेस्ट भी कर सकता है, जो अतिरिक्त पुष्टि प्रदान कर सकता है। क्या मेनोपॉज का इलाज हो सकता है? हालांकि मेनोपॉज कोई रोग नहीं है जिसे उपचार की आवश्यकता हो, लेकिन मेनोपॉज के लिए उपचार के विकल्प लक्षणों को प्रबंधित या कम कर सकते हैं। इनमें जीवनशैली में बदलाव जैसे कि आहार में बदलाव, नियमित व्यायाम और धूम्रपान छोड़ना; हार्मोनल थेरेपी; हॉट फ्लैश के इलाज के लिए ओवर-द-काउंटर या प्रिस्क्रिप्शन दवाएं; और योनि के सूखेपन के लिए सामयिक उपचार शामिल हैं। क्या मैं मेनोपॉज के दौरान गर्भवती हो सकती हूँ? यह एक आम गलतफहमी है कि प्री-मेनोपॉज के दौरान गर्भधारण संभव नहीं है। जब तक आपके मासिक चक्र 12 महीनों तक नहीं रुकते, तब तक गर्भधारण की संभावना होती है। यदि आप गर्भधारण से बचना चाहती हैं, तो मेनोपॉज स्थिति की पुष्टि होने तक गर्भनिरोधक का उपयोग जारी रखें। मेनोपॉज से जुड़े दीर्घकालिक स्वास्थ्य जोखिम क्या हैं? मेनोपॉज के बाद की महिलाओं में एस्ट्रोजन के स्तर में कमी के कारण कई स्वास्थ्य समस्याओं का जोखिम बढ़ जाता है। इनमें हृदय रोग, ऑस्टियोपोरोसिस, मूत्र असंयम, यौन क्रियाशीलता में कठिनाई, और वजन बढ़ना शामिल हैं। अक्सर पूछे जाने वाले प्रश्न क्या मेनोपॉज वजन बढ़ाने का कारण बनता है? हाँ, कई महिलाओं में मेनोपॉज के दौरान वजन बढता हैं। यह हार्मोनल परिवर्तन, उम्र से संबंधित मांसपेशी हानि, और जीवनशैली की आदतों के संयोजन के कारण हो सकता है। क्या मेनोपॉज आपके दांतों या मुंह को प्रभावित करती है? हाँ, मेनोपॉजल लक्षणों में मौखिक असुविधा शामिल हो सकती है, जैसे मुंह सूखना, मुंह में जलन या स्वाद में बदलाव शामिल हो सकते हैं। अच्छी मौखिक स्वच्छता बनाए रखना और निवारक देखभाल के लिए नियमित रूप से दंत चिकित्सक से परामर्श करना महत्वपूर्ण है। क्या मेनोपॉज आपकी आंखों को प्रभावित करती है? हार्मोनल उतार-चढ़ाव के कारण, कुछ महिलाओं को मेनोपॉज के दौरान दृष्टि में परिवर्तन और ड्राई आई सिंड्रोम का अनुभव होता है। नियमित नेत्र परीक्षण इन स्थितियों को जल्दी पहचानने और उनका इलाज करने में मदद कर सकते हैं क्या मेनोपॉज चेहरे के बालों की वृद्धि का कारण बन सकती है? हां, कुछ महिलाओं को मेनोपॉज के दौरान एस्ट्रोजन में कमी और टेस्टोस्टेरोन में वृद्धि के कारण चेहरे पर बाल बढ़ने का अनुभव हो सकता है। यदि यह आपको परेशान करता है, तो प्रभावी उपचार विकल्पों के लिए अपने स्वास्थ्य सेवा प्रदाता से परामर्श करें। क्या मेनोपॉज डिप्रेशन का कारण बन सकती है? मेनोपॉज के दौरान कई महिलाओं को मूड स्विंग और डिप्रेशन का अनुभव होता है, जो संभवतः हार्मोनल उतार-चढ़ाव के कारण होता है। यदि आप लगातार उदास या उदास महसूस करते हैं, तो पेशेवर मदद लेना महत्वपूर्ण है। क्या मैं मेनोपॉज के बाद संभोग सुख प्राप्त कर सकती हूँ? हाँ, लेकिन मेनोपॉजल चेंजेस जैसे योनि का सूखापन और कामेच्छा में कमी यौन क्रियाशीलता को प्रभावित कर सकते हैं। हालांकि, ये उपचार योग्य हैं और अपनी चिंताओं के बारे में अपने डॉक्टर से बात करने से निश्चित रूप से मदद मिल सकती है। निष्कर्ष सही जानकारी और सहायता के बिना मेनोपॉज से गुजरना डरावना हो सकता है। लेकिन अपने शरीर में इन परिवर्तनों को समझना, लक्षणों को पहचानना, कारणों को जानना, समय पर निदान प्राप्त करना और विभिन्न उपचारों की खोज करना सशक्त बना सकता है। स्व-देखभाल को प्राथमिकता दें, सक्रिय रहें, संतुलित आहार लें और अपने स्वास्थ्य संबंधी चिंताओं के बारे में अपने डॉक्टर से बात करने में संकोच न करें। मेट्रोपोलिस हेल्थकेयर जैसी पेशेवर डायग्नोस्टिक सेवा आपके घर के आराम में ही विश्वसनीय पैथोलॉजी परीक्षण और स्वास्थ्य जांच सेवाएं प्रदान करती है। उनके योग्य तकनीशियन घर पर ही रक्त के नमूने एकत्र करेंगे जिससे प्रक्रिया परेशानी मुक्त हो जाएगी। सटीक परीक्षण परिणाम ईमेल और उनके उपयोगकर्ता के अनुकूल TrueHealth ऐप के माध्यम से प्रदान किए जाते हैं, जिससे स्वास्थ्य प्रबंधन पहले से कहीं अधिक आसान हो जाता है।
बवासीर (पाइल्स): लक्षण, कारण, जटिलताएं और इलाज
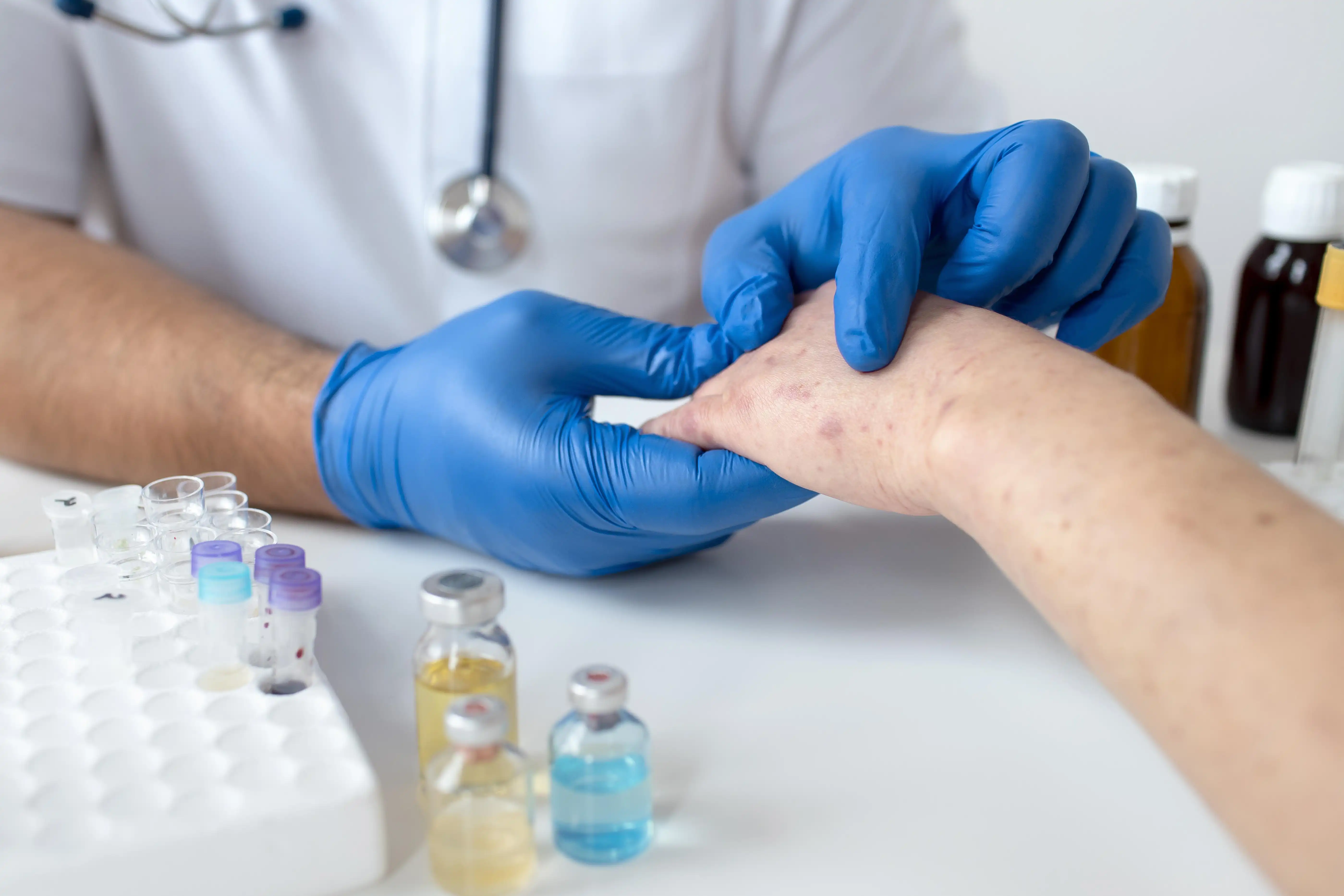
निचले मलाशय क्षेत्र और गुदा में सूजन वाली नसें जो वैरिकोज वेन्स की तरह दिखती हैं, उन्हें बवासीर कहा जाता है। इन्हें अक्सर पाइल्स के रूप में जाना जाता है। बवासीर दो प्रकार की होती है: आंतरिक बवासीर और बाहरी बवासीर। बाहरी बवासीर वे हैं जो गुदा के पास त्वचा के नीचे विकसित होती हैं और आंतरिक बवासीर वे हैं जो मलाशय के अंदर विकसित होती हैं। लगभग हर चार वयस्कों में से तीन को किसी न किसी समय बवासीर हो जाती है। बवासीर के कई कारण हो सकते हैं, हालाँकि अक्सर कारण अज्ञात होते हैं। सौभाग्य से, बवासीर के उपचार उपलब्ध हैं। घरेलू उपचार और जीवनशैली में बदलाव से बहुत फर्क पड़ सकता है। बवासीर के लक्षण बवासीर के प्रकार लक्षण और संकेत तय करते हैं। बाहरी बवासीर ये आपके गुदा के पास की त्वचा के नीचे पाए जाते हैं। लक्षणों में शामिल हैं: गुदा क्षेत्र में खुजली या जलन। असुविधा या दर्द। गुदा में सूजन। रक्तस्राव। आंतरिक बवासीर आंतरिक बवासीर मलाशय के भीतर होते हैं। ये शायद ही कभी दर्द का कारण बनते हैं और इन्हें अक्सर देखना या महसूस करना कठिन होता है। हालांकि, अधिक दबाव डालना या पेशाब करते समय असुविधा हो सकती है। लक्षणों में शामिल हैं: पाइल्स होने पर दर्द रहित रक्तस्राव। मल में छोटे मात्रा में लाल, चमकदार रक्त। एक प्रोलैप्स्ड या प्रोजेक्टिंग बवासीर जो गुदा छिद्र के माध्यम से धक्का देने पर दर्दनाक और जलन पैदा करता है। थ्रोम्बोसिस वाले बवासीर बाहरी बवासीर जिसमें रक्त इकट्ठा हो गया हो और थक्का (थ्रोम्बस) बन गया हो, वह निम्न कारण हो सकता है: अत्यधिक दर्द। सूजन या जलन। गुदा के पास एक सख्त उभार। बवासीर के कारण और जोखिम कारक दबाव के कारण आपके गुदा की नसें सूज सकती हैं। निचले मलाशय क्षेत्र में अत्यधिक दबाव के कारण बवासीर बन सकता है अगर आप: मल त्याग करते समय जोर लगाते हैं। लंबे समय तक बाथरूम में बैठे रहते हैं। बार-बार कब्ज या दस्त से पीड़ित रहते हैं। अत्यधिक वजन बढ़ना। गर्भवती होने के दौरान गुदा संबंध बनाना। फाइबर में कम आहार लेना। लगातार भारी वजन उठाना। उम्र बढ़ने के साथ, बवासीर होने की संभावना अधिक होती है। ऐसा इसलिए होता है क्योंकि मलाशय और गुदा नसों के आस-पास के ऊतक कमजोर और खिंच सकते हैं। यह गर्भावस्था के दौरान भी हो सकता है क्योंकि शिशु का वजन गुदा क्षेत्र पर दबाव डालता है। बवासीर की जटिलताएं बवासीर कुछ असामान्य जटिलताओं का कारण बन सकता है जैसे: एनीमिया: शायद ही कभी, बवासीर एनीमिया का कारण बन सकता है, जो एक ऐसी स्थिति है जिसमें आपके शरीर में कोशिकाओं तक ऑक्सीजन ले जाने के लिए पर्याप्त स्वस्थ लाल रक्त कोशिकाओं (RBCs) की कमी होती है। स्ट्रैंगुलेटेड बवासीर (गला हुआ बवासीर): एक आंतरिक बवासीर "स्ट्रैंगुलेटेड" हो सकता है, जो बहुत दर्दनाक हो सकता है अगर इसकी रक्त आपूर्ति काट दी जाती है। रक्त का थक्का बनना: कभी-कभी थ्रोम्बोस्ड बवासीर में थक्का बन सकता है। हालांकि यह हानिकारक नहीं है, लेकिन यह बहुत असुविधाजनक हो सकता है और इसका इलाज डॉक्टर द्वारा किया जाना चाहिए। बवासीर के लिए निवारक उपाय अपने मल को नरम रखें ताकि वह आसानी से पास हो सके क्योंकि यह बवासीर से बचने का सबसे अच्छा तरीका है। बवासीर को रोकने और उनके लक्षणों को कम करने के लिए इन सुझावों का पालन करें: फाइबर युक्त खाद्य पदार्थ खाएं: हरी सब्जियाँ, साबुत अनाज और फल अधिक खाएं। यह मल को नरम करने में मदद करता है, जिससे बवासीर होने की संभावना कम हो जाती है। गैस की समस्या से बचने के लिए धीरे-धीरे आहार में अतिरिक्त फाइबर शामिल करें। खूब पानी पिएं: मल को नरम रखने के लिए हर दिन कम से कम छह गिलास पानी और अन्य पेय पदार्थ पिएं। शराब का सेवन न करें। अपने आहार में फाइबर युक्त खाद्य पदार्थ शामिल करें: अधिकांश लोग प्रतिदिन 20 से 30 ग्राम फाइबर का सेवन नहीं करते हैं। अध्ययनों से पता चलता है कि मिथाइलसेल्युलोज (citrucel) और साइलियम (Metamucil) जैसे फाइबर सप्लीमेंट बवासीर में होने वाले दर्द और रक्तस्राव को कम करने में मदद करते हैं। तनाव से बचें: जब आप अपनी सांस रोकते हैं और मल त्याग करने के लिए जोर लगाते हैं तो मलाशय के निचले हिस्से की नसें तनावग्रस्त हो जाती हैं। इच्छा का विरोध न करें: जैसे ही आपको आवश्यकता महसूस हो, तुरंत बाथरूम जाएं। अगर आप इच्छा का विरोध करते हैं और फिर बाद में जाते हैं, तो आपके लिए मल त्याग करना मुश्किल हो सकता है। व्यायाम करें: सक्रिय रहने से कब्ज से बचा जा सकता है और लंबे समय तक बैठने या खड़े रहने से नसों पर पड़ने वाले दबाव को कम किया जा सकता है। व्यायाम आपको अतिरिक्त वजन को कम करने में भी मदद कर सकता है जो आपके बवासीर का एक कारक हो सकता है। बैठने का समय सीमित करें: लंबे समय तक बैठना, खासकर बाथरूम का उपयोग करते समय, गुदा की नसों पर अधिक दबाव डालता है और इससे बचना चाहिए। बवासीर का निदान आपका डॉक्टर अक्सर शारीरिक जांच के बाद बवासीर का निदान कर सकता है। डॉक्टर के सवाल इस पर केंद्रित हो सकते हैं: क्या किसी रिश्तेदार को बवासीर है? क्या आपके मल में खून या बलगम है? क्या आपने हाल ही में वजन कम किया है? क्या आपके मल त्यागने के तरीके में कोई बदलाव आया है? मल का रंग कैसा है? बवासीर का निदान करने के लिए, डॉक्टर प्रोक्टोस्कोप या DRE (डिजिटल रेक्टल एग्जामिनेशन) का भी उपयोग कर सकते हैं, जिसमें एक ट्यूब के अंदर एक लैंप होता है। इससे डॉक्टर को गुदा नलिका को करीब से देखने की सुविधा मिलती है। परीक्षण के लिए मलाशय के अंदर से एक छोटा ऊतक का नमूना निकाला जाता है। बवासीर के लिए उपचार आमतौर पर, बवासीर बिना किसी उपचार के स्वयं ही ठीक हो जाते हैं। हालांकि, दर्द को कम करने के लिए विकल्प उपलब्ध हैं। जीवनशैली में बदलाव: बवासीर को नियंत्रित करने और ठीक करने के लिए, डॉक्टर सबसे पहले आपको जीवनशैली में बदलाव करने का सुझाव देंगे। इसके अलावा, डॉक्टर बवासीर से पीड़ित व्यक्ति को अधिक पानी पीने की सलाह दे सकते हैं। बवासीर से बचने के लिए, डॉक्टर व्यायाम करने और पेशाब करते समय जोर न लगाने की भी सलाह देते हैं। दवाएं: बवासीर से पीड़ित व्यक्ति के लिए, कई दवाएं लक्षणों को प्रबंधित करने में मदद कर सकती हैं: एस्पिरिन और इबुप्रोफेन जैसी दर्द निवारक दवाएं असुविधा को कम कर सकती हैं। मल त्याग में मदद के लिए मल सॉफ्टनर और जुलाब भी लिया जा सकता है कॉर्टिकोस्टेरॉइड जैसे मलहम असुविधा, खुजली और सूजन को कम कर सकते हैं। सर्जिकल विकल्प: यदि किसी व्यक्ति को बवासीर के कारण आंतरिक रक्तस्राव हो रहा है या बवासीर गंभीर रूप से प्रोलैप्स्ड है, तो सर्जरी एक अन्य विकल्प है। विकल्पों में शामिल हैं: बैंडिंग: डॉक्टर पाइल्स की जड़ के चारों ओर एक इलास्टिक बैंड लगाते हैं ताकि पाइल्स को रक्त की आपूर्ति बंद हो जाए। स्क्लेरोथेरेपी: बवासीर में एक दवा इंजेक्ट की जाती है ताकि वह सिकुड़ जाए और अंततः सूख जाए। इन्फ्रारेड कोगुलेशन तकनीक: एक सर्जन इन्फ्रारेड लाइट सोर्स का उपयोग करके बवासीर के ऊतक को जला भी सकता है। हेमरॉयडेक्टमी: इस ऑपरेशन में, डॉक्टर सभी रक्तस्रावी (हेमोर्रजिक) ऊतक को हटा देगा। निष्कर्ष यदि आपको पेशाब करते समय खून आता है या यदि आपकी बवासीर या पाइल्स एक सप्ताह तक निवारक उपचार के बाद भी ठीक नहीं होती है, तो अपने डॉक्टर से परामर्श करें।
एसटीडी (यौन संचारित रोग): ये क्या हैं, लक्षण, कारण और इलाज
यौन संचारित रोग क्या है? यौन संचारित रोग या STDs कई प्रकार के संक्रमण और बीमारियों का समूह है जो मुख्य रूप से यौन संपर्क से फैलते हैं। कई बार STDs का पता लगाना सालों तक मुश्किल होता है, अगर इन्हें इलाज नहीं मिला तो ये जानलेवा भी हो सकते हैं। ये आमतौर पर योनि, गुदा या मौखिक सेक्स से फैलते हैं। STDs के मुख्य कारणों में बैक्टीरिया, वायरस, प्रोटोजोआ और आर्थ्रोपोड शामिल हैं। HIV, जो एक घातक STD है, रेट्रोवायरस के कारण होता है, जबकि गोनोरिया और क्लैमाइडिया जैसे STDs बैक्टीरिया के कारण होते हैं। वायरस HIV/AIDS और HPV का कारण बन सकते हैं। दूसरी ओर, आर्थ्रोपोड प्यूबिक लाइस और स्केबीज जैसे STDs फैला सकते हैं। कुछ सामान्य STDs अन्य तरीकों से भी फैल सकते हैं, जैसे शारीरिक संपर्क, लेकिन इसकी संभावना कम होती है। यौन संचारित रोगों के प्रकार क्या हैं? नीचे कुछ सामान्य प्रकार के STDs और STIs दिए गए हैं: क्लैमाइडिया गोनोरिया HIV/AIDS जेनिटल हर्पीस सिफलिस प्यूबिक लाइस ट्राइकोमोनिएसिस HPV यौन संचारित रोग कितने सामान्य हैं? यौन संचारित रोग जितने आप सोचते हैं उससे कहीं ज्यादा सामान्य हैं। WHO वेबसाइट के अनुसार, हर दिन 1 मिलियन से ज़्यादा लोग STD से संक्रमित होते हैं। इनमें से ज़्यादातर STD के कोई लक्षण नहीं दिखते। हर साल, दुनिया भर में क्लैमाइडिया, गोनोरिया और सिफलिस जैसे 374 मिलियन से ज़्यादा नए मामले सामने आने का अनुमान है। यौन संचारित रोगों के लक्षण क्या हैं? STD के लक्षण बीमारी के प्रकार के अनुसार अलग-अलग हो सकते हैं। फिर भी, कुछ सामान्य लक्षण हैं जो आमतौर पर देखे जाते हैं: योनि या लिंग से अस्वस्थ स्राव जननांग क्षेत्र में घाव और मस्से पेशाब करते समय दर्द और जलन जननांग क्षेत्र में खुजली और लालिमा मुँह के आस-पास छाले या घाव गुदा क्षेत्र में खुजली, दर्द और लालिमा महिलाओं में असामान्य योनि गंध पेट में दर्द बुखार HIV जैसी जानलेवा यौन संचारित बीमारियाँ लक्षणविहीन हो सकती हैं। अगर आपको इनमें से कोई भी लक्षण दिखे, तो तुरंत डॉक्टर से सलाह लें। यौन संचारित रोग क्यों होते हैं? यौन संचारित रोग या STDs यौन संचारित संक्रमणों या STIs) के कारण होते हैं, जो यौन गतिविधि के दौरान रक्त, वीर्य या अन्य शारीरिक तरल पदार्थों के संपर्क से फैलते हैं, जिसमें मौखिक सेक्स और अन्य प्रकार के यौन संपर्क शामिल हैं। क्या यौन संचारित रोग संक्रामक होते हैं? हां, ज़्यादातर यौन संचारित रोग संक्रामक हैं। ज़्यादातर STDs यौन संपर्क और शरीर के संक्रमित हिस्से को छूने से, खास तौर पर जननांगों को छूने से एक व्यक्ति से दूसरे व्यक्ति में फैल सकते हैं। कुछ STDs माँ से नवजात शिशु में भी फैल सकते हैं। इसलिए, STDs के उचित इलाज के लिए स्वास्थ्य सेवा प्रदाता से परामर्श करना आवश्यक है। STD के प्रसार को रोकने के लिए समय पर इलाज करवाना ज़रूरी है। इसलिए, समय पर परीक्षण करवाएं, निदान के बारे में अपने साथी से बात करें और सेक्स करते समय सुरक्षा का इस्तेमाल करें। यौन संचारित रोगों के लिए क्या जोखिम कारक होते हैं? STD या STI होने की संभावना व्यक्ति-व्यक्ति में भिन्न होती है। कुछ प्रकार के व्यवहार आपके STD होने की संभावना को बढ़ा सकते हैं। इसके अलावा, अगर STD का समय पर निदान नहीं होता, तो यह जानलेवा भी हो सकता है। उदाहरण के लिए, महिलाओं में STD के लक्षण कई बार नहीं दिखते, जिसके कारण वे आमतौर पर STD का इलाज नहीं करातीं। अगर गोनोरिया और क्लैमाइडिया जैसे STDs का इलाज न किया जाये, तो यह स्थायी रूप से महिला की गर्भवती होने की संभावना को नुकसान पहुंचा सकते हैं। इसी तरह, अगर सिफलिस का इलाज न किया जाये, तो यह गंभीर आंतरिक क्षति पहुंचा सकता है, जिससे मृत्यु भी हो सकती है। ये जोखिम कारक हैं जो आपको आसान शिकार बना सकते हैं: असुरक्षित सेक्स: बिना किसी सुरक्षा के, जैसे कंडोम के बिना सेक्स करना, STDs का प्रमुख कारण है। कई यौन साथी: अगर किसी व्यक्ति के विभिन्न व्यक्तियों के साथ यौन संबंध होते हैं, तो उसके STD संक्रमण का खतरा बहुत बढ़ जाता है। नशीली दवाओं का दुरुपयोग: यह एक प्रत्यक्ष कारण नहीं है, लेकिन शराब और ड्रग्स का सेवन किसी के निर्णय को प्रभावित करता है, जिससे जोखिम भरे व्यवहार की संभावना बढ़ जाती है। नशीली दवाओं का इंजेक्शन: नशे के आदी लोग जो अक्सर दूसरों के साथ सुई साझा करते हैं, उनमें रक्त संपर्क के कारण यौन संचारित रोग हो सकते हैं। यौन संचारित रोगों के जटिलताएं क्या हैं? STD के प्रारंभिक चरणों में कई लोगों में कोई लक्षण नहीं होते हैं।हालाँकि, यौन संचारित संक्रमण शरीर को काफी नुकसान पहुंचा सकते हैं और सामान्य जीवनशैली में बाधा डाल सकते हैं। अगर STD का इलाज नहीं किया गया, तो यह शरीर के कई अंगों को प्रभावित कर सकता है। STDs के कुछ सामान्य जटिलताएं हैं: श्रोणि क्षेत्र में दर्द गर्भावस्था में जटिलताएं स्थायी बांझपन आंखों में सूजन हृदय रोग कैंसर के प्रकार जैसे HPV से संबंधित सर्वाइकल और रेक्टल कैंसर आर्थराइटिस यौन संचारित रोगों का निदान कैसे किया जाता है? शारीरिक परीक्षण और कई टेस्ट से यौन संचारित संक्रमणों,का निदान हो सकता है। इसके अलावा, आपका स्वास्थ्य सेवा प्रदाता आपके यौन और चिकित्सीय इतिहास को भी ध्यान में रखेगा। STDs के निदान के लिए कुछ टेस्ट हैं: मूत्र परीक्षण: यह STD का पता लगाने का सबसे आसान तरीका है। रक्त परीक्षण: कुछ STDs केवल रक्त के नमूने में दिखाई देते हैं। फ्लूइड सैंपल: आमतौर पर सलाइवा सैंपल लिया जाता है अगर ओरल कैविटी के आसपास लक्षण दिखते हैं। STD टेस्टिंग क्या है? STD टेस्टिंग आपके शरीर से लिए गए सैंपल की जांच और निदान करता है ताकि अगर सकारात्मक पाया जाए तो इलाज शुरू किया जा सके। इसमें शामिल है: रक्त परीक्षण: इसका मुख्य रूप से HIV, सिफलिस और कभी-कभी हर्पीज का निदान करने के लिए उपयोग किया जाता है। एक फ्लेबोटोमिस्ट आपकी नस से रक्त लेंगे और उस सैंपल को लैब में जांच के लिए भेजेंगे। मूत्र परीक्षण: गोनोरिया और ट्राइकोमोनिएसिस की जांच के लिए मूत्र का नमूना मांगा जा सकता है। रोगियों को एक स्टेराइल कप में पेशाब नमूना प्रदान करना होगा। स्वाब परीक्षण: इसका उपयोग क्लैमाइडिया और HPV जैसी बीमारियों का निदान करने के लिए किया जाता है। संक्रमित स्थान से स्वाब का नमूना लिया जाएगा। मुझे कितनी बार STIs के लिए परीक्षण करवाना चाहिए? कई स्वास्थ्य विशेषज्ञ वार्षिक STI जांच की सलाह देते हैं। अगर आपके कई यौन साथी हैं, तो आपको हर 3-6 महीने में जांच करवानी चाहिए। कुछ डॉक्टर नए साथी के साथ सेक्स करने से पहले जांच करवाने की सलाह देते हैं। नियमित परीक्षण करवाने से STIs का पता लगाना और उसका इलाज करना आसान हो जाता है, जो अन्यथा अनदेखी रह सकते हैं और भविष्य में गंभीर हो सकते हैं। यौन संचारित रोगों का इलाज कैसे किया जाता है? STDs का इलाज अन्य संक्रमणों से अलग नहीं है। सबसे सामान्य STD उपचार विधियां शामिल हैं: एंटीबायोटिक्स: एंटीबायोटिक्स बैक्टीरिया-प्रेरित STDs जैसे सिफलिस और गोनोरिया के विकास को रोक सकते हैं। एंटीवायरल दवाएं:एंटीवायरल दवाएं HPV और HIV पर काम करती हैं। हालांकि HIV का सैद्धांतिक रूप से इलाज संभव नहीं है, इसे एंटीवायरल दवाओं के माध्यम से ही प्रबंधित किया जा सकता है। त्वरित साथी चिकित्सा क्या है? त्वरित साथी चिकित्सा या EPT, एक चिकित्सा अभ्यास है जिसमें किसी व्यक्ति को STD उपचार एक नुस्खा दिया जाता है जिसे वह अपने यौन साथी को दे सकता है। यह नैदानिक मूल्यांकन पूरा किए बिना संक्रमण की उपस्थिति मान लेता है। यह उपचार विधि पूरी तरह से निवारक है और अनावश्यक होने पर भी व्यक्ति को सुरक्षित रखती है। यह आमतौर पर उन लोगों के लिए सुझाया जाता है जो जोखिम भरे यौन व्यवहार शामिल होते हैं और जिनके कई यौन साथी होते हैं। जल्दी उपचार के बाद मुझे कैसा महसूस होगा? आपके STD लक्षणों की गंभीरता के आधार पर, आपका इलाज कुछ हफ्तों या कुछ महीनों तक चल सकता है। हालांकि, आपके लक्षण आमतौर पर उपचार के पहले हफ्ते में ही कम होने लगते हैं। लेकिन चूंकि वायरस या बैक्टीरिया आपके रक्तप्रवाह में रहेगा, इसलिए दवाओं का पूरा कोर्स पूरा करना जरूरी है। मैं यौन संचारित रोग के विकास के जोखिम को कैसे कम कर सकता हूँ? यौन संचारित रोगों से बचने के लिए कुछ आसान कदम उठाएं: सुरक्षित सेक्स का अभ्यास करें: अगर आप किसी ऐसे व्यक्ति के साथ संबंध बनाने की योजना बना रहे हैं जिसे आप अच्छी तरह से नहीं जानते हैं, तो सुरक्षा का उपयोग करना सुनिश्चित करें। प्राकृतिक झिल्लियों वाले कंडोम का उपयोग न करें, क्योंकि वे अर्ध-पारगम्य होते हैं और वायरस को नहीं रोकेंगे। अनेक यौन साथी न बनाएं: ऐसे साथी के साथ यौन संपर्क से बचें जिसका यौन इतिहास आपको पता न हो, इससे आपको STI से बचने में मदद मिलेगी। आपके जितने ज़्यादा यौन साथी होंगे, आपको STD होने की संभावना उतनी ही ज़्यादा होगी। टीकाकरण करवाएं: यौन गतिविधि में शामिल होने से पहले टीकाकरण करवाना कुछ प्रकार के STDs जैसे HPV, हेपेटाइटिस A और हेपेटाइटिस B को रोक सकता है। यह अन्य प्रकार के STDs के लिए काम नहीं करता, विशेष रूप से जो बैक्टीरिया के कारण होते हैं। प्रतीक्षा करें और परीक्षण करवाएं: नए साथी के साथ यौन क्रिया या एनल सेक्स करने से पहले, आप दोनों के लिए यौन संचारित संक्रमणों के लिए परीक्षण करवाना उचित होगा। नियमित रूप से कंडोम का उपयोग करें: ओरल, वेजाइनल या एनल सेक्स के दौरान डेंटल डैम या कंडोम का उपयोग करें। कंडोम के साथ ऑइल-बेस्ड लुब्रिकेंट या पेट्रोलियम जेली का उपयोग न करें, क्योंकि ऐसे अवरोध STDs जैसे हर्पीस या HPV के लिए कम सुरक्षा प्रदान करते हैं। क्या यौन संचारित रोगों का प्रसार रोका जा सकता है? आपके शरीर में STD के प्रसार को रोकना संभव है। अगर आपको लगता है कि पुरुषों में STI के लक्षण दिख रहे हैं, तो आप किसी विशेषज्ञ से सलाह ले सकते हैं और एक नुस्खा प्राप्त कर सकते हैं जो न केवल STD के लक्षणों को और फैलने से रोकने में मदद करेगा, बल्कि आपके शरीर और रक्तप्रवाह में मौजूद वायरस या बैक्टीरिया को धीरे-धीरे कम करने में भी मदद करेगा। उदाहरण के लिए, HIV को प्रभावी एंटीवायरल दवाओं के माध्यम से नियंत्रित और प्रबंधित किया जा सकता है ताकि यह रक्त परीक्षणों में दिखाई न दे। अगर मुझे यौन संचारित रोग है तो मुझे क्या उम्मीद करनी चाहिए? यदि आपको STI या STD हो गया है, तो यह पुरषों में कई शारीरिक लक्षणों में प्रकट हो सकता है। महिलाओं में कई बार STD के लक्षण नहीं दिखते है। यहां कुछ सामान्य STD लक्षण दिए गए हैं जो दिखाई दे सकते हैं: सफेद या हरे रंग का योनि स्राव लिंग के सिर से सफेद स्राव योनि या लिंग में जलन और खुजली योनि से तेज गंध संभोग के दौरान दर्द पेशाब करते समय जलन अगर मुझे STI है और मैं गर्भवती हूँ तो क्या होगा? गर्भावस्था के दौरान, STI संक्रमण आपके अजन्मे बच्चे को भी संक्रमित कर सकते हैं। यदि इनका इलाज न किया जाए, तो ये संक्रमण आपके और आपके बच्चे के लिए गंभीर समस्याएँ उत्पन्न कर सकते हैं। पहले, STD के कारणों का पता लगाने के लिए जांच कराएँ और आगे के इलाज के लिए अपने यूरोलॉजिस्ट से परामर्श लें। यौन संचारित रोगों का दृष्टिकोण क्या है? हालांकि ज्यादातर STDs घातक नहीं होते, HIV अंततः मृत्यु का कारण बन सकता है। हालांकि, इसे दवाओं और उपचारों के माध्यम से नियंत्रित किया जा सकता है। यह ध्यान में रखते हुए कि यदि आपको एक बार STD हो गया, तो दोबारा होने की संभावना बढ़ जाती है। नियमित परीक्षण और उचित उपचार से आप इन रोगों को नियंत्रित कर सकते हैं और स्वस्थ जीवन जी सकते हैं। अगर मुझे यौन संचारित रोग है तो मुझे अपना ध्यान कैसे रखना चाहिए? यदि आपको STD का निदान हुआ है, तो अपनी देखभाल करना और ठीक होना अत्यंत महत्वपूर्ण है। कुछ चीजें जो आपको करनी चाहिए: सेक्स से दूर रहें: फिलहाल, किसी भी यौन गतिविधि में शामिल न हों। स्वस्थ जीवनशैली अपनाएं: स्वस्थ जीवनशैली अपनाएं, संतुलित आहार लें और सही स्वच्छता बनाए रखें। अपने साथी से बात करें: अपने साथी के साथ अपने एसटीआई के बारे में खुलकर चर्चा करें, ताकि आप उपचार और परीक्षण के बारे में अपने डॉक्टर से बात कर सकें। मुझे डॉक्टर से सलाह कब लेनी चाहिए? अगर आपको STD के लक्षण दिख रहे हैं, तो तुरंत किसी विशेषज्ञ से परामर्श करें। इसे देर तक न रहने दें और बढ़ने न दें। जितनी जल्दी डॉक्टर इसका निदान कर सकते हैं और STD का इलाज प्रदान कर सकते हैं, उतना ही बेहतर होगा! मुझे अपने डॉक्टर से कौन से सवाल पूछने चाहिए? अगर आपका STD परीक्षण सकारात्मक आता है, तो ये सवाल पूछें: मुझे अपनी दवाएं कब लेनी चाहिए और किस मात्रा में? जल्दी ठीक होने के लिए मुझे क्या करना चाहिए? इलाज के बाद भी क्या बीमारी दोबारा हो सकती है? मैं कब तक फिर से सेक्स कर सकता हूँ? निष्कर्ष STD और इसके कारणों का समाधान व्यक्तिगत और सार्वजनिक स्वास्थ्य के लिए अत्यंत महत्वपूर्ण है। नियमित जांच, सुरक्षित अभ्यास, और साथी और स्वास्थ्य सेवा प्रदाताओं के साथ ईमानदार बातचीत एक सूचित समाज में योगदान करती है। इसके अलावा, यह पहचानना आवश्यक है कि उम्र, लिंग या पृष्ठभूमि की परवाह किए बिना, कोई भी STD से प्रभावित हो सकता है। प्रारंभिक पहचान और उपचार जटिलताओं और दीर्घकालिक स्वास्थ्य समस्याओं को रोक सकते हैं, जिससे आप एक पूर्ण और स्वस्थ जीवन जी सकते हैं। इसलिए, यह न मानें कि आप जोखिम में नहीं हैं या लक्षणों की प्रतीक्षा न करें; अपनी यौन स्वास्थ्य को प्राथमिकता दें। मेट्रोपोलिस लैब्स के साथ STD के लिए खुद का परीक्षण करवाएं और अपने और अपने साथी या साथियों की स्वस्थ कल्याण सुनिश्चित करें।
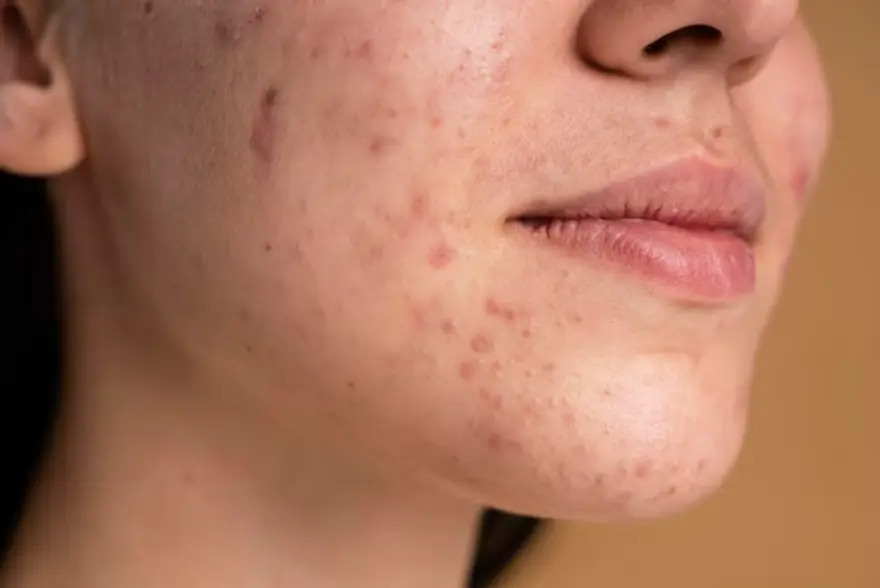
मुंहासे (एक्ने) : प्रकार, लक्षण, कारण और उपचार
अगर आप कभी अपनी त्वचा पर अनचाहे दाग-धब्बों या फुंसियों से परेशान हुए हैं, तो आप अकेले नहीं हैं! इन्हें मुहांसे कहते हैं और दुनिया भर में लोग इस त्वचा संबंधी समस्या का सामना करते हैं। यह विस्तृत गाइड मुँहासे के जीवविज्ञान में गहराई से उतरती है। मुंहासों के लक्षणों को समझने से लेकर उनके कारणों का अन्वेषण करने तक, यह अध्ययन आपको उन परेशान करने त्वचा वाले मुहांसों को प्रबंधित करने और उनसे छुटकारा पाने की जानकारी प्रदान करेगा। इस ब्लॉग पर बने रहें और अधिक जानें! मुंहासे क्या हैं? मुंहासे एक सामान्य त्वचा की स्थिति है जो पिंपल्स, ब्लैकहेड्स और व्हाइटहेड्स के विकास का कारण बनती है। यह एक सूजन प्रतिक्रिया है जो तब होती है जब आपकी त्वचा के छिद्र बंद हो जाते हैं। यह दर्दनाक हो सकता है, हालांकि, अधिकांश मामलों में, मुंहासे आपके स्वास्थ्य के लिए गंभीर खतरा पैदा नहीं करते हैं। मुंहासों के प्रकार क्या हैं? आपकी त्वचा पर कई प्रकार के मुंहासे हो सकते हैं। कुछ सामान्य प्रकारों में शामिल हैं: कॉमेडोन्स (ब्लॉक्ड पोर्स या हेयर फॉलिकल्स): ओपन कॉमेडोन्स (ब्लैकहेड्स): खुले शीर्ष वाले छिद्र, जिससे फंसे हुए पदार्थ का ऑक्सीकरण होता है। क्लोज्ड कॉमेडोन्स (व्हाइटहेड्स): बंद शीर्ष वाले छिद्र, जो छोटे, मांस के रंग के बंप्स के रूप में दिखाई देते हैं। फंगल मुंहासे:फंगल मुँहासे, जिसे वैज्ञानिक रूप से पिटोस्पोरम फॉलिकुलिटिस कहा जाता है, आपकी त्वचा पर यीस्ट के अत्यधिक विकास के कारण होने वाली त्वचा की स्थिति है। यह पारंपरिक मुंहासों से अलग है, क्योंकि यह यीस्ट मालासेज़िया के कारण होता है, खुजलीदार, लाल बंप्स का कारण बनता है। नोडुलोसिस्टिक मुंहासे: ये त्वचा के नीचे कठोर गांठों या सिस्ट्स का एक संयोजन होते हैं जो त्वचा को व्यापक नुकसान पहुंचाते हैं। यह मुंहासों का एक गंभीर रूप है। मैकेनिकल मुंहासे: यह त्वचा पर गर्मी, दबाव या घर्षण के कारण विकसित होता है। यह एथलीट्स में या तंग कपड़े पहनने पर आम है। हार्मोनल मुंहासे: यह प्रकार महिलाओं में आम है और अक्सर मासिक धर्म चक्र, गर्भावस्था या पॉलीसिस्टिक ओवरी सिंड्रोम (PCOS) से जुड़ा होता है। मुंहासे किसे प्रभावित करते हैं? मुंहासे एक व्यापक त्वचा रोग है जो विभिन्न उम्र और पृष्ठभूमि के पुरुषों और महिलाओं को प्रभावित करता है। जबकि हार्मोनल परिवर्तनों के कारण किशोरावस्था के दौरान मुंहासे होना आम बात है, यह वयस्कता में भी जारी रह सकते हैं। सबसे अधिक प्रभावित उम्र वर्ग आमतौर पर 12 से 24 वर्ष के बीच होता है। हालांकि, वयस्क-प्रारंभ मुंहासे भी असामान्य नहीं हैं, और यह आपके मिड-20s के दशक के मध्य के बाद भी प्रभावित कर सकते हैं। मुंहासे कितने सामान्य हैं? मुंहासे अत्यधिक सामान्य हैं। यह आबादी के एक बड़े हिस्से को प्रभावित करता है। 85% से ज़्यादा लोगों में जीवन के किसी न किसी मोड़ पर मुंहासे देखे जाते हैं। इसलिए, यह एक व्यापक त्वचा संबंधी स्थिति है। मेरे शरीर के किन हिस्सों पर मुंहासे हो सकते हैं? मुंहासे आमतौर पर आपके चेहरे पर दिखाई देते हैं, खासकर आपके माथे, गालों और ठुड्डी पर। हालांकि, यह आपकी गर्दन, छाती, पीठ और कंधों को भी प्रभावित कर सकता है। हालांकि, वितरण आनुवंशिकी, हार्मोनल परिवर्तन और त्वचा की देखभाल की आदतों जैसे विभिन्न कारकों से प्रभावित हो सकता है। मुंहासों के लक्षण क्या हैं? मुंहासों के लक्षण गंभीरता के अनुसार भिन्न हो सकते हैं। आम लक्षणों में ये शामिल हैं: व्हाइटहेड्स: बंद छिद्र जो आपकी त्वचा की सतह पर छोटे, सफेद बंप्स के रूप में दिखाई देते हैं। ब्लैकहेड्स: खुले हुए छिद्र जो फंसे हुए पदार्थ के ऑक्सीकरण के कारण काले दिखाई देते हैं। पपल्स: छोटे, लाल बंप्स जो छूने पर कोमल हो सकते हैं। पुस्ट्यूल: पस से भरे दाने जिनका केंद्र सफेद या पीला होता है। नोड्यूल: आपकी त्वचा की सतह के नीचे बड़ी, दर्दनाक गांठ। सिस्ट: गहरी, दर्दनाक, पस से भरी गांठ जो निशान पैदा कर सकती हैं। मुंहासों के कारण क्या हैं? मुंहासों के कारण उनकी गंभीरता और प्रकार के आधार पर भिन्न हो सकते हैं। सामान्य कारण में शामिल हैं: अत्यधिक सीबम उत्पादन: हार्मोनल चेंजेस के कारण होने वाला अत्यधिक सीबम (त्वचा का तेल) उत्पादन आपके बालों के रोम को अवरुद्ध कर सकता है, जिससे मुंहासे हो सकते हैं। क्लोग्ड हेयर फॉलिकल्स: मृत त्वचा कोशिकाओं और सीबम के मिश्रण से बना एक प्लग बालों के रोमों को अवरुद्ध कर देता है, जिससे मुंहासे होते हैं। बैक्टीरियल ओवरग्रोथ: आपकी त्वचा पर स्वाभाविक रूप से मौजूद प्रोपियोनिबैक्टीरियम एक्नेस बैक्टीरिया क्लोग्ड फॉलिकल्स में बढ़ सकता है, जिससे सूजन और मुंहासे होते हैं। हार्मोनल फ्लक्चुएशन: किशोरावस्था, गर्भावस्था, और मासिक चक्र के दौरान आम हार्मोनल फ्लक्चुएशन सीबम उत्पादन को उत्तेजित कर सकते हैं, जिससे मुंहासे होते हैं। जेनेटिक्स: पारिवारिक इतिहास भी मुंहासों का एक महत्वपूर्ण कारण हो सकता है। अगर आपको आनुवंशिक प्रवृत्ति है, तो आप मुंहासों के प्रति अधिक संवेदनशील हो सकते हैं। डाइटरी फैक्टर्स: कुछ अध्ययन हाई-ग्लाइसेमिक डाइट और डेयरी प्रोडक्ट्स का सेवन को मुंहासों से जोड़ते हैं; हालांकि, इन डाइटरी फैक्टर्स पर अनुसंधान चल रहा है। मुंहासों के ट्रिगर्स कुछ सामान्य आदतें जो मुंहासे उत्पन्न कर सकती हैं, वे हैं: विशिष्ट त्वचा देखभाल और कॉस्मेटिक प्रोडक्ट्स जिनमें कॉमेडोजेनिक (छिद्रों को बंद करने वाले) तत्व होते हैं। अत्यधिक फेसवॉश या हार्श क्लींजर आपकी त्वचा से प्राकृतिक तेलों को हटा सकते हैं, जिससे सीबम का उत्पादन बढ़ जाता है और मुहांसे हो जाते हैं। कॉर्टिकोस्टेरॉइड या गर्भनिरोधक जैसी कुछ दवाएं हार्मोन स्तर को प्रभावित कर सकती हैं और मुहांसे पैदा कर सकती हैं। उच्च आर्द्रता और प्रदूषण के संपर्क जैसे पर्यावरणीय कारक मुहांसे को बढ़ा सकते हैं। तनाव को एक संभावित ट्रिगर माना जाता है, जो हार्मोनल संतुलन और त्वचा के स्वास्थ्य को प्रभावित करता है। गंदे तौलिये, फोन स्क्रीन या हाथों को चेहरे पर इस्तेमाल करने से बैक्टीरिया फैल सकते हैं, जिससे मुहांसे हो सकते हैं। मुंहासे पैदा करने वाले खाद्य पदार्थ कुछ खाद्य पदार्थ भी मुंहासों का कारण हो सकते हैं। उदाहरण के लिए: सफेद ब्रेड और मीठे स्नैक्स जैसे रिफाइंड कार्बोहाइड्रेट रक्त शर्करा के स्तर को बढ़ा सकते हैं, जिससे मुंहासे हो सकते हैं। दूध और पनीर जैसे डेयरी प्रोडक्ट्स हार्मोन स्तर को प्रभावित कर सकते हैं, जिससे कुछ व्यक्तियों में मुंहासे बढ़ सकते हैं। हाई फैट्स, चिकनाई युक्त भोजन: ऐसे खाद्य पदार्थ सीबम (तेल) उत्पादन को बढ़ा सकते हैं, जिससे मुंहासे और भी बदतर हो सकते हैं। चॉकलेट: हालांकि साक्ष्य अपूर्ण है, कुछ अध्ययन चॉकलेट के सेवन और मुंहासों के बीच एक संभावित संबंध का सुझाव देते हैं। हार्मोन और मुंहासे हॉरमोन, विशेष रूप से एण्ड्रोजन, जो युवावस्था के दौरान बढ़ते हैं, आपकी त्वचा के तेल संतुलन को प्रभावित करते हैं, जिससे मुहांसे हो सकते हैं। ये एण्ड्रोजन केराटिनाइजेशन की प्रक्रिया को भी प्रभावित करते हैं, जहां त्वचा की कोशिकाएं गिरती हैं और बदलती हैं। हार्मोनल असंतुलन के कारण त्वचा की कोशिकाओं का असामान्य शेडिंग का कारण बन सकता है, जिससे ये एक साथ चिपक जाती हैं और बालों के रोमछिद्रों को बंद कर देती हैं, जिससे मुंहासे होते हैं। मुंहासों का निदान कैसे किया जाता है? मुंहासों का उचित उपचार इसके प्रकार के सटीक निदान से शुरू होता है। यहां एक चरण-दर-चरण प्रक्रिया दी गई है जिसके द्वारा मुंहासों का आमतौर पर निदान किया जाता है: विजुअल इंस्पेक्शन: एक त्वचा विशेषज्ञ आपकी त्वचा की बनावट का मूल्यांकन करता है, मुंहासे के घावों और उनकी विशेषताओं की पहचान करता है। ब्लैकहेड्स, व्हाइटहेड्स, पपल्स, पस्ट्यूल, नोड्यूल या सिस्ट की उपस्थिति का निर्धारण निदान में सहायक होता है। मेडिकल हिस्ट्री: शारीरिक परीक्षण के बाद, डॉक्टर रोगी के चिकित्सा इतिहास के बारे में जानकारी एकत्र करते हैं, जिसमें मुंहासों का पारिवारिक इतिहास और संभावित ट्रिगर शामिल हैं। हार्मोन लेवल टेस्ट: यदि हार्मोनल असंतुलन का संदेह है, तो आपके हार्मोन के स्तर का मूल्यांकन करने के लिए सेक्स हार्मोन बाइंडिंग ग्लोब्युलिन (SHBG) टेस्ट या डीहाइड्रोएपियनड्रोस्टेरोन सल्फेट (DHEAS) टेस्ट जैसे ब्लड टेस्ट किए जा सकते हैं। माइक्रोबियल एनालिसिस: गंभीर या लगातार मुंहासे के मामलों में, विशिष्ट रोगजनकों की पहचान करने के लिए माइक्रोबियल एनालिसिस, जैसे कि जीवाणु या कवक संस्कृति, किया जा सकता है। मुंहासों का इलाज कौन करता है? त्वचा विशेषज्ञ स्वास्थ्य पेशेवर होते हैं जो मुंहासों के निदान और उपचार में विशेषज्ञ होते हैं। वे व्यक्तिगत देखभाल प्रदान करते हैं, मुंहासों की दवाएं लिखते हैं, और त्वचा की देखभाल की दिनचर्या की सलाह देते हैं। मुंहासे कितने गंभीर हो सकते हैं? मुंहासों की गंभीरता हल्के से लेकर गंभीर तक हो सकती है। हल्के मामलों में ब्लैकहेड्स और व्हाइटहेड्स शामिल हैं, जबकि मध्यम मुंहासों में पपल्स और पस्ट्यूल शामिल हैं। हालांकि, गंभीर मुंहासे छोटे धब्बों से परे होते हैं जो जल्दी ठीक हो जाते हैं। यदि आपके मुंहासे गंभीर हैं, तो आपके चेहरे पर बड़े सिस्ट या सूजे हुए नोड्यूल का व्यापक कवरेज हो सकता है। यह स्थिति सूजन, निशान और दर्दनाक, कठोर घावों का कारण बन सकती है। मुंहासों का इलाज कैसे किया जाता है? मुहांसे के उपचार में बहुआयामी दृष्टिकोण शामिल है। बेंज़ोयल पेरोक्साइड या रेटिनोइड्स जैसे सामयिक उपचार सतही समस्याओं को लक्षित करते हैं, जबकि मौखिक दवाएं, जैसे कि एंटीबायोटिक्स या हार्मोनल थेरेपी, आंतरिक कारकों को संबोधित करती हैं। दूसरी ओर, त्वचा विशेषज्ञ प्रक्रियाएं, जैसे कि केमिकल पील्स या लेजर थेरेपी, मुहांसे को प्रबंधित करने और निशान को कम करने में मदद कर सकती हैं। फिर भी, नॉनकॉमेडोजेनिक उत्पादों के साथ एक सुसंगत त्वचा देखभाल दिनचर्या को अपनाना चिकित्सा हस्तक्षेपों का पूरक है। टॉपिकल मुंहासों की दवाएं टॉपिकल मुंहासों की दवाएं जेल, क्रीम, लोशन या पैड होती हैं, जिनमें सक्रिय तत्व होते हैं जो मुंहासों के लक्षणों को कम करने के लिए काम करते हैं। बेंज़ोयल पेरोक्साइड: एक आम और प्रभावी घटक, बेंज़ोयल पेरोक्साइड त्वचा पर बैक्टीरिया को कम करके और सूजन-रोधी गुणों के कारण मुंहासों का इलाज करता है। यह ब्लैकहेड्स और व्हाइटहेड्स के गठन को रोकता है। रेटिनोइड्स (रेटिन-ए, ट्रेटिनोइन): विटामिन ए से प्राप्त रेटिनोइड्स, सेल टर्नओवर को बढ़ावा देते हैं और कॉमेडोन के गठन को रोकते हैं। यह रोमछिद्रों को खोलने, सूजन को कम करने और त्वचा की समग्र बनावट और दिखावट को बढ़ाने में मदद करता है। टॉपिकल एंटीबायोटिक्स (क्लिंडामाइसिन, एरिथ्रोमाइसिन): टॉपिकल रूप में एंटीबायोटिक्स त्वचा की सतह पर बैक्टीरिया के विकास को रोकने का काम करते हैं। ये विशेष रूप से सूजन वाले मुंहासों के घावों जैसे पाप्यूल्स और पुस्ट्यूल्स के इलाज में प्रभावी होते हैं। टॉपिकल एंटीबायोटिक्स (क्लिंडामाइसिन, एरिथ्रोमाइसिन): टॉपिकल रूप में एंटीबायोटिक्स त्वचा की सतह पर बैक्टीरिया के विकास को रोकने का काम करते हैं। ये विशेष रूप से पपल्स और पस्ट्यूल जैसे सूजन वाले मुंहासों के घावों के इलाज में प्रभावी होते हैं। सैलिसिलिक एसिड: सैलिसिलिक एसिड त्वचा को एक्सफोलिएट करता है और मृत त्वचा कोशिकाओं को घोलकर रोमछिद्रों को खोलने में मदद करता है। यह ब्लैकहेड्स और व्हाइटहेड्स के इलाज में प्रभावी है और सूजन को कम कर सकता है। एज़ेलिक एसिड: एज़ेलिक एसिड में रोगाणुरोधी गुण होते हैं और सूजन को कम करने में मदद करता है। यह मुंहासों के इलाज में प्रभावी है और पोस्ट-इंफ्लेमेटरी हाइपरपिग्मेंटेशन में भी सुधार कर सकता है। यह ध्यान रखना ज़रूरी है कि ये दवाएं प्रभावी हो सकती हैं, लेकिन इनका इस्तेमाल त्वचा विशेषज्ञ के निर्देशानुसार ही करना ज़रूरी है। शुरुआत में आपको हल्की जलन या सूखापन महसूस हो सकता है, लेकिन लगातार इस्तेमाल से ये दुष्प्रभाव अक्सर कम हो जाते हैं। अगर दुष्प्रभाव बने रहते हैं, तो तुरंत त्वचा विशेषज्ञ से सलाह लें। मौखिक मुंहासों की दवाएं मौखिक मुंहासों की दवाएं सिस्टमिक उपचार होते हैं जो आपके शरीर के भीतर से मुंहासों से संबंधित समस्याओं को संबोधित करने के लिए निर्धारित की जाती हैं। आम मौखिक दवाओं में शामिल हैं: एंटीबायोटिक्स: डॉक्सीसाइक्लिन या मिनोसाइक्लिन जैसे एंटीबायोटिक्स बैक्टीरिया को लक्षित करते हैं और सूजन को कम करते हैं। हार्मोनल थेरेपी: जिसमें जन्म नियंत्रण गोलियाँ शामिल हैं, जो विशेष रूप से महिलाओं में हार्मोनल उतार-चढ़ाव को नियंत्रित करती हैं। मौखिक रेटिनोइड्स: मौखिक रेटिनोइड्स जैसे आइसोट्रेटिनॉइन, जो गंभीर मामलों के लिए आरक्षित होते हैं, सेबम उत्पादन को कम करने और मुंहासों के घावों के गठन को रोकने में मदद करते हैं। इन दवाओं की अक्सर तब सिफारिश की जाती है जब टॉपिकल उपचार अपर्याप्त साबित होते हैं। इन दवाओं की खुराक की बारीकी से चिकित्सा निगरानी की आवश्यकता होती है क्योंकि मतली, उल्टी, दस्त आदि जैसे संभावित दुष्प्रभाव हो सकते हैं। अन्य मुंहासों की थेरेपी पूरक मुहांसे उपचारों में केमिकल पील्स, माइक्रोडर्माब्रेशन या लेजर थेरेपी जैसी त्वचीय प्रक्रियाएं शामिल हैं जो मुंहासों को लक्षित करती हैं और निशान को कम करती हैं। यहां तक कि फोटोडायनामिक थेरेपी, जो प्रकाश और सामयिक दवाओं को जोड़ती है, प्रभावी हो सकती है। इंट्रालेसनल इंजेक्शन या ड्रेनेज सिस्ट और सूजन वाले पपल्स के इलाज में सहायक होते हैं। मुंहासों के ठीक होने में कितना समय लगता है? मुंहासों के ठीक होने की अवधि अलग-अलग हो सकती है, इसके कारकों जैसे गंभीरता, चुने गए उपचार, और व्यक्तिगत प्रतिक्रिया पर निर्भर करता है। हल्के मामलों में 1-2 सप्ताह में सुधार दिख सकता है, जबकि मध्यम मुंहासों को ठीक होने में कुछ महीनों का समय लग सकता है। हालांकि, गंभीर मामलों में, विशेष रूप से उन मामलों में जहां मौखिक दवाएं जैसे आइसोट्रेटिनॉइन आवश्यक होती हैं, महत्वपूर्ण परिणाम देखने में कई महीनों का समय लग सकता है। मुंहासों को कैसे रोक सकते हैं? मुंहासों को रोकने के लिए आपको निम्नलिखित करना चाहिए: नॉन-कॉमेडोजेनिक उत्पादों का उपयोग करके एक अच्छी स्किन केयर रूटीन बनाए रखें। अपने चेहरे को दिन में दो बार साफ करें, अत्यधिक स्क्रबिंग से बचें और ऑयल-फ्री मॉइस्चराइजर का उपयोग करें। बैक्टीरियल ट्रांसफर को कम करने के लिए हाथों को चेहरे से दूर रखें। संतुलित आहार चुनें जिसमें फल, सब्जियां, साबुत अनाज और लेअन प्रोटीन शामिल हों और यदि वे मुंहासों को ट्रिगर करते हैं तो डेयरी उत्पादों से बचें। तनाव को कम करने के लिए आराम तकनीकों का अभ्यास करें। नियमित व्यायाम और पर्याप्त नींद समग्र त्वचा स्वास्थ्य में योगदान करते हैं। अगर मुझे मुंहासे हैं तो मैं क्या उम्मीद कर सकता हूँ? अगर आपको मुंहासे हैं, तो आपकी मॉर्निंग रूटीन अक्सर आईने के सामने शुरू होती है। शारीरिक रूप से, मुंहासे असुविधाजनक हो सकते हैं, सूजन वाले क्षेत्रों के साथ दर्द और कोमलता होने की संभावना होती है। इन संवेदनाओं की सतत जागरूकता आपकी त्वचा की स्थिति की एक स्थिर याद दिलाती है। इसलिए, आपकी डेली स्किन केयर रूटीन में मुंहासों को प्रबंधित करने के लिए डिजाइन किए गए प्रोडक्ट्स को ध्यान से चुनना शामिल हो सकता है, जिससे धीरे-धीरे सुधार की उम्मीद हो सकती है। हालांकि, उचित देखभाल और उपयुक्त उपचार के साथ आप मुंहासों को आसानी से प्रबंधित कर सकते हैं और कम कर सकते हैं। क्या मुंहासे निशान छोड़ सकते हैं? हां, मुंहासे निशान छोड़ सकते हैं, खासकर तब जब घाव में सूजन आ जाती है और आपकी त्वचा में गहराई तक प्रवेश कर जाती है। ऐसा तब होता है जब त्वचा गंभीर मुंहासों से ठीक होने का प्रयास करती है, कोलेजन उत्पादन में बदलाव होता है और विभिन्न प्रकार के निशान बनते हैं - हाइपरट्रॉफिक, एट्रोफिक या केलोइड। सूजन वाले मुंहासे जैसे कि नोड्यूल और सिस्ट, निशान छोड़ने की अधिक संभावना रखते हैं। इसलिए, निशान के जोखिम को कम करने के लिए समय पर मुंहासों का प्रबंधन करना आवश्यक है। मुंहासों का मानसिक स्वास्थ्य पर क्या प्रभाव पड़ता है? मुंहासे मानसिक स्वास्थ्य को महत्वपूर्ण रूप से प्रभावित कर सकते हैं, जिससे भावनात्मक तनाव और आत्मविश्वास में कमी हो सकती है। त्वचा पर दिखने वाले दाग-धब्बे आत्म-चेतना, सामाजिक चिंता और अलगाव की भावना पैदा कर सकते हैं। दिखावट पर लगातार ध्यान देने से डिप्रेशन के लक्षण भी बढ़ सकते हैं। इसलिए, मुंहासे से जुड़ी चुनौतियों से निपटने के लिए, यह जरुरत है कि आप मुंहासों को लेकर ज्यादा तनाव न लें और इसे एक सामान्य घटना के रूप में स्वीकार करें। जान लें कि इसका इलाज आसानी से किया जा सकता है और ज़रूरत पड़ने पर आप हमेशा त्वचा विशेषज्ञ या मानसिक स्वास्थ्य पेशेवरों से पेशेवर सलाह ले सकते हैं। निष्कर्ष मुंहासों को समझना और उनका प्रबंधन करना बहुआयामी दृष्टिकोण है जिसमें त्वचा की देखभाल, चिकित्सा हस्तक्षेप और मनोवैज्ञानिक कल्याण शामिल है। विभिन्न प्रकार के मुंहासों और कारणों को पहचानने से लेकर प्रभावी उपचारों की खोज तक, साफ त्वचा की यात्रा धैर्य और निरंतरता की मांग करती है। इसलिए, व्यक्तिगत रोकथाम रणनीतियों को अपनाना, पेशेवर मार्गदर्शन प्राप्त करना और समग्र मानसिकता अपनाना इस सामान्य त्वचा की स्थिति के प्रबंधन में आवश्यक है। यदि आपको संदेह है कि आपके हार्मोन का स्तर बढ़ रहा है, तो भारत में एक प्रमुख नाम मेट्रोपोलिस लैब्स के साथ रक्त परीक्षण के लिए अपना स्लॉट बुक करें। भारत भर के सर्वश्रेष्ठ डॉक्टरों और अस्पतालों द्वारा विश्वसनीय, केवल मेट्रोपोलिस हेल्थकेयर में सटीक निदान का अनुभव करें!
प्रोस्टेट कैंसर: चेतावनी संकेत, कारण और इलाज
प्रोस्टेट कैंसर प्रोस्टेट ग्रंथि में विकसित होता है, जो अखरोट के आकार की ग्रंथि है और पुरुष प्रजनन प्रणाली का एक महत्वपूर्ण हिस्सा है। प्रोस्टेट कैंसर फाउंडेशन ऑफ इंडिया के अनुसार, प्रोस्टेट कैंसर दुनिया भर में दूसरा सबसे अधिक निदान किया जाने वाला कैंसर है और पुरुषों में कैंसर से होने वाली मौतों का छठा प्रमुख कारण है। और इससे भी अधिक चिंताजनक बात यह है कि भारत में हाल के वर्षों में प्रोस्टेट कैंसर के नए मामलों में वृद्धि देखी गई है। अधिकांश प्रकार के प्रोस्टेट कैंसर धीरे-धीरे बढ़ते हैं और प्रोस्टेट ग्रंथि तक ही सीमित रहते हैं। यदि प्रोस्टेट कैंसर का पता जल्दी लग जाता है, जबकि यह अभी भी ग्रंथि के भीतर है और फैलने से पहले, सफल और न्यूनतम उपचार की संभावना अधिक होती है। दूसरी ओर, कुछ प्रकार के कैंसर आक्रामक हो सकते हैं और तेजी से फैल सकते हैं। प्रोस्टेट कैंसर की जांच के लिए PSA ब्लड टेस्ट नामक एक टेस्ट का उपयोग किया जाता है। यह रक्त में प्रोस्टेट-स्पेसिफिक एंटीजन (PSA) की मात्रा को मापता है, जो प्रोस्टेट ग्रंथि द्वारा बनाया गया एक प्रोटीन है। यदि PSA का स्तर अधिक है, तो यह प्रोस्टेट से संबंधित समस्याओं का संकेत हो सकता है, जिसमें प्रोस्टेटाइटिस (प्रोस्टेट की सूजन), प्रोस्टेट ग्रंथि का बढ़ना या प्रोस्टेट कैंसर शामिल है। रेड फ्लैग: प्रोस्टेट कैंसर के कोई लक्षण नहीं हो सकते हैं यह काफी सामान्य है कि शुरुआती चरणों में कोई चेतावनी संकेत न हो। लक्षण मौजूद होने पर इनमें शामिल हो सकते हैं: पेशाब करने में कठिनाई पेशाब की धार कम होना पेशाब में खून आना वीर्य में खून आना हड्डी में दर्द अकारण वजन कम होना नपुंसकता अगर आपको लगातार ऐसे संकेत या लक्षण दिख रहे हैं जो आपको चिंतित कर रहे हैं, तो अपने डॉक्टर से मिलें, भले ही वे सामान्य हों जैसे कि अनजाने में वजन कम होना। टेस्ट को नज़रअंदाज़ न करें। अगर आपको प्रोस्टेट ब्लड टेस्ट करवाने की सलाह दी जाती है, तो इसे प्राथमिकता पर करवाएं और अपने डॉक्टर से सलाह लें। प्रोस्टेट कैंसर के जोखिम कारक जिनके बारे में आपको जागरूक होना चाहिए बढ़ती उम्र: यह सबसे आम जोखिम कारक है। प्रोस्टेट कैंसर के लगभग 10 में से 6 मामले 65 वर्ष से अधिक उम्र के पुरुषों में पाए जाते हैं। एक आदमी जितना बूढ़ा होता है, प्रोस्टेट कैंसर होने का जोखिम उतना ही अधिक होता है। 40 वर्ष से कम उम्र के पुरुषों में यह काफी असामान्य है, लेकिन 50 वर्ष की आयु के बाद जोखिम तेजी से बढ़ जाता है। आपकी उम्र बढ़ने के साथ-साथ आपके अंग भी बूढ़े होते हैं। अपने उम्रदराज अंगों का ट्रैक रखने का सबसे अच्छा तरीका एक व्यापक शरीर जांच है। परिवार में प्रोस्टेट कैंसर का इतिहास: कुछ मामलों में वंशानुगत या आनुवंशिक कारक हो सकते हैं। प्रोस्टेट कैंसर से पीड़ित पिता या भाई होने पर पुरुषों में प्रोस्टेट कैंसर होने का जोखिम दोगुना से भी अधिक हो जाता है। मोटापा:हालांकि इस बात का कोई सबूत नहीं है कि मोटापा प्रोस्टेट कैंसर के जोखिम को बढ़ाता है, लेकिन कुछ अध्ययनों से पता चला है कि मोटे पुरुषों को अधिक उन्नत प्रोस्टेट कैंसर का खतरा हो सकता है। धूम्रपान: धूम्रपान और प्रोस्टेट कैंसर के बीच संबंध प्रत्यक्ष या निर्णायक नहीं है, लेकिन अध्ययनों ने धूम्रपान को प्रोस्टेट कैंसर से मृत्यु के जोखिम में थोड़ी वृद्धि के साथ जोड़ा है। बहुत ज्यादा बैठना भी नया धूम्रपान है: हालांकि ऐसे बहुत कम अध्ययन हैं जो निष्क्रिय व्यवहार और कैंसर के जोखिम को जोड़ते हैं, निष्क्रिय व्यवहार और शारीरिक रूप से निष्क्रिय जीवनशैली को कई क्रोनिक बीमारियों के लिए जोखिम कारक माना जाता है। यह कुछ कैंसर के जोखिम से भी जुड़ा हो सकता है। कुछ महामारी विज्ञानिक अध्ययनों ने सुझाव दिया है कि शारीरिक रूप से सक्रिय रहने से उन्नत कैंसर में जीवन की गुणवत्ता में सुधार हो सकता है। कुछ स्रोतों का कहना है कि प्रोस्टेट कैंसर वाले पुरुष जो पर्याप्त शारीरिक गतिविधि करते हैं, उनमें प्रोस्टेट कैंसर से मृत्यु का जोखिम 33% कम होता है। कितना पर्याप्त है: आम तौर पर, हर हफ्ते 150 से 300 मिनट की मध्यम-तीव्रता वाली एरोबिक गतिविधि, 75 से 100 मिनट की जोरदार एरोबिक गतिविधि की सलाह दी जाती है। यह शारीरिक गतिविधि किसी भी अवधि के एपिसोड में की जा सकती है। आप टॉकिंग टेस्ट के माध्यम से अपने वर्कआउट की तीव्रता की जांच कर सकते हैं। अगर आप व्यायाम के दौरान बात तो कर सकते हैं लेकिन गा नहीं सकते, तो यह मध्यम-तीव्रता वाला व्यायाम है। अगर आप कुछ शब्दों से अधिक नहीं बोल सकते, तो यह जोरदार-तीव्रता वाला व्यायाम है। यहाँ ध्यान देने योग्य बात है: एक या कई जोखिम कारक होने का मतलब यह नहीं है कि आपको बीमारी हो जाएगी। कई लोगों में विभिन्न जोखिम कारक हो सकते हैं लेकिन उन्हें कभी कैंसर नहीं होता, जबकि अन्य लोगों में बिना किसी ज्ञात जोखिम कारक के कैंसर विकसित होता है। प्रोस्टेट कैंसर को रोकने के लिए कोई सिद्ध रणनीति नहीं है, लेकिन जागरूकता सुरक्षित रहने की कुंजी है। अगर आपको लगता है कि आप उच्च जोखिम में हैं, तो PSA टेस्ट अवश्य करवाएं, चेतावनी के संकेतों पर नज़र रखें और एक स्वस्थ जीवन शैली का पालन करें। पूरे शरीर की जांच आपकी स्वस्थ यात्रा शुरू करने का एक अच्छा तरीका है। यहां बुक करें, घर पर जांच करवाएं और अपने परिणामों को ऑनलाइन एक्सेस करें।
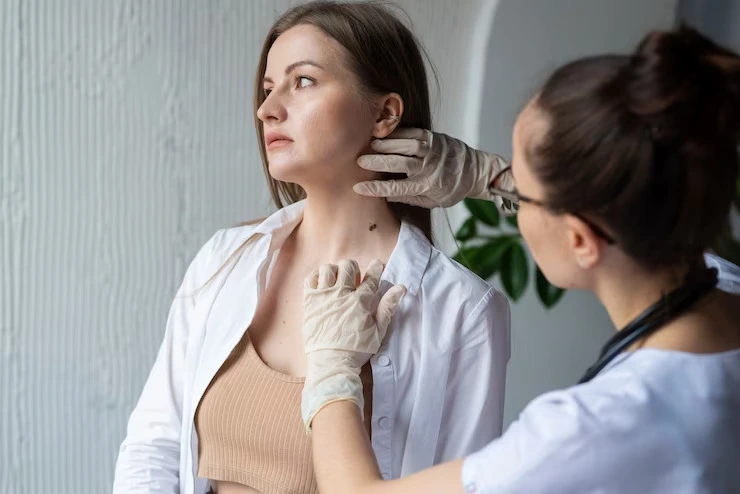
स्किन कैंसर: क्या है, कारण, लक्षण और इलाज
त्वचा का रंग नस्लीय जीन और जलवायु परिस्थितियों का मिश्रण है। इस वर्ल्ड स्किन कैंसर अवेयरनेस मंथ (4 मई 2023 से), उन कारकों के बारे में जानें जो रंगीन त्वचा वाले लोगों को इस स्थिति के प्रति संवेदनशील बनाते हैं। इस ब्लॉग में पढ़ें कि कैसे कुछ क्लिनिकल और लाइफस्टाइल फैक्टर आपको स्किन कैंसर को शुरुआती चरण में पहचानने में मदद कर सकते हैं। रंगीन त्वचा वाले लोगों में स्किन कैंसर: एक दृष्टिकोण रंगीन त्वचा वाले लोग पूरी दुनिया में फैले हुए हैं, जिनमें सभी कोकेशियान नस्लें शामिल हैं, लेकिन सभी नहीं। इनमें एशिया, अफ्रीका, ओशिनिया के कुछ हिस्से, यूरोप और उत्तरी और दक्षिणी अमेरिका शामिल हैं। रंगीन त्वचा वाले लोगों में स्किन कैंसर होने की संभावना अधिक होती है, क्योंकि वे जीवन भर तेज धूप में रहते हैं। हालांकि, कार्सिनोमा के लिए पूर्वगामी जीन की उपस्थिति, खराब जीवनशैली और काम से संबंधित खतरे भी मेलेनोमा के जोखिम को बढ़ा सकते हैं। जबकि लगभग 64 त्वचा के रंग के एलीलिक संयोजन हैं, जैतून, भूरे, काले और पीले रंग की त्वचा वाले लोगों में तीव्र धूप से कैंसर संबंधी जटिलताएं विकसित होने की संभावना अधिक होती है। क्या रंगीन त्वचा वाले लोग स्किन कैंसर के प्रति अधिक संवेदनशील होते हैं? स्किन कैंसर उन जगहों पर हो सकता है जो तीव्र धूप के संपर्क में हों या न हों। जबकि लंबे समय तक यूवी एक्सपोजर त्वचा प्रोटीन और डीएनए में उत्परिवर्तन का कारण बनता है, कैंसर की प्रकृति व्यक्तिगत इतिहास पर निर्भर करती है। रंगीन त्वचा वाले लोगों में पाए जाने वाले अधिकांश स्किन कैंसर के मामले नॉन मेलेनोमा होते हैं। इनमें स्क्वैमस सेल कार्सिनोमा शामिल है और यह शरीर के विभिन्न हिस्सों में फैल सकता है, जो विशेष रूप से नस्लीय जनसंख्या के लिए अद्वितीय है। ये स्थितियां हानिरहित तिल या मस्से के रूप में दिखाई दे सकती हैं और अगर इलाज न किया जाए तो ये बढ़ सकती हैं। स्किन कैंसर के संभावित लक्षण क्या हैं? स्किन कैंसर के लक्षण ज्यादातर शांत होते हैं। इस स्थिति के लक्षण तब तक दिखाई नहीं देते जब तक यह कार्सिनोमा और मेलानोमा के चरण तक न पहुँच जाए। याद रखें, अगर आपको त्वचा में कोई असामान्य वृद्धि दिखाई दे जो दूर न हो या बार-बार हो, तो तुरंत अपने डॉक्टर से परामर्श करें। इसमें शामिल हैं: त्वचा के रंग और बनावट में अचानक बदलाव, जो केवल धब्बों तक सीमित होता है। त्वचा पर दिखाई देने वाली ऐसी गांठें जो मोमी या लाल दिखाई देती हैं। त्वचा में बार-बार होने वाले घाव, जिससे खुले घाव और बार-बार ठीक होने की स्थिति बनती है। त्वचा पर दिखाई देने वाले खुरदरे तिल, जिनमें स्पष्ट पपड़ी और उभरे हुए किनारे होते हैं। एपिडर्मिस पर धब्बेदार और दर्दनाक घावों का दिखना। त्वचा पर काले तिल, जिनका रंग बदलता है या जो दर्द करते हैं और कभी-कभी खून बहाते हैं। आपके हाथों और पैरों के आसपास बिना वजह पिगमेंटेशन (अपने नाखूनों के आसपास काले रंग की रेखाओं की जांच करें)। रंगीन त्वचा वाले लोगों में स्किन कैंसर के लक्षणों का निदान कैसे करें? अधिकांश स्किन कैंसर मरीजों में खराब स्किन केयर, तीव्र धूप के संपर्क में रहने या परिवार में कैंसर का मौजूदा क्लिनिकल रिकॉर्ड होता है। यदि आप अस्पष्टीकृत त्वचा समस्याओं का अनुभव कर रहे हैं जो अपने आप ठीक नहीं होती हैं, तो संभावित कैंसर की उपस्थिति की जांच के लिए अपने डॉक्टर से परामर्श करें। संभावित कार्सिनोमा के लक्षणों के निदान के बारे में अधिक जानकारी यहां दी गई है: एक पंजीकृत मेडिकल प्रैक्टिशनर संदिग्ध एपिडर्मल स्थिति की मैन्युअल रूप से जांच करता है। आगे के निदान के लिए, आपका डॉक्टर स्किन बायोप्सी की सिफारिश कर सकता है, जिसमें संभावित कार्सिनोमा या मेलेनोमा की पहचान के लिए संदेहास्पद त्वचा के नमूनों को एकत्र किया जाता है। कैंसर के अन्य रूपों के विपरीत, रक्त परीक्षण और इमेजिंग तकनीक इस कैंसर की स्थिति के निदान में जानकारी प्रदान नहीं करती हैं। स्किन कैंसर की प्रगति को कम करने के लिए कौन से उपचार उपलब्ध हैं? स्किन कैंसर एक उपचार योग्य स्थिति है, जिसका मतलब है कि शीघ्र निदान और प्रारंभिक पहचान से इसे मेटास्टेसिस या आगे बढ़ने से रोका जा सकता है। उपचार का चुनाव कैंसर की उपस्थिति की सीमा पर निर्भर करता है। संभावित उपचार विकल्पों के बारे में अधिक जानकारी यहां दी गई है: संदिग्ध त्वचा की सतह पर तरल नाइट्रोजन लगाएं, जो अंतर्निहित कैंसरयुक्त कोशिका द्रव्यमान को फ्रीज कर सकता है। इसके बाद, यह स्वाभाविक रूप से सूखी पपड़ी के रूप में गिर जाता है। संदिग्ध कैंसर की उपस्थिति को पूरी तरह से साफ करने के लिए सर्जिकल निष्कासन और स्क्रैपिंग के द्वारा त्वचा मास को हटाना। रेडिएशन थेरेपी संदिग्ध कोशिका द्रव्यमान को नष्ट करने के लिए शक्तिशाली ऊर्जा किरणों के साथ संक्रमण के स्थान को विकिरणित करती है। स्किन कार्सिनोमा के स्थान के आधार पर कीमोथेरेपी भी एक समान विकल्प है। बायोलॉजिकल इम्यूनोथेरेपी या पोषण चिकित्सा एक अभिनव विधि है जिसमें आक्रामक तकनीकों का उपयोग किए बिना संभावित कैंसर कोशिका को भूखा रखा जाता है। क्या स्किन कैंसर रोका जा सकता है? स्किन कैंसर सबसे व्यापक स्थितियों में से एक है, जिसमें बेसल कार्सिनोमा लगभग 90% मामलों में होता है। हालांकि, यह प्रारंभिक निदान के साथ रोका जा सकता है। यहाँ कुछ निवारक उपाय दिए गए हैं जो आपको त्वचा कार्सिनोमा के संभावित कारणों से दूर रहने में मदद कर सकते हैं: तेज धूप में लंबे समय तक रहने से बचें। बाहर जाने पर अपनी त्वचा को सुरक्षित रखने के लिए सनस्क्रीन और मॉइस्चराइजर का उपयोग करें। बार-बार टैनिंग सेशन से बचें क्योंकि इससे तीव्र UV एक्सपोजर के माध्यम से अंतर्निहित मेलेनिन ऊतक को नुकसान पहुँचता है। अपनी त्वचा पर ध्यान दें और अगर आपकी त्वचा के घाव ठीक से ठीक नहीं होते हैं तो अपने डॉक्टर से संपर्क करें। स्किन कैंसर के विकास के लिए सामान्य जोखिम कारक क्या हैं? जिन व्यक्तियों के परिवार में CDKN2A जैसे मेलेनोमा जीन की पहचान की गई है, उनमें त्वचा कैंसर विकसित होने की संभावना अधिक होती है। फिर से, खराब स्किन केयर रूटीन और लापरवाह जीवनशैली भी कार्सिनोमा में योगदान दे सकती है। यहाँ उन संभावित कारकों के बारे में अधिक जानकारी दी गई है जो आपको अतिसंवेदनशील बनाते हैं: चेन स्मोकर्स में स्किन मेलानोमा की संभावना अधिक होती है। जो व्यक्ति तीव्र टैनिंग सत्रों में भाग लेते हैं, उनमें कार्सिनोमा का जोखिम अधिक होता है। जिन व्यक्तियों के काम के लिए लंबे समय तक धूप में रहना पड़ता है। पहले से मौजूद कैंसर संबंधी स्थितियों का इतिहास। अनुपचारित त्वचा संबंधी समस्याएं। जिन व्यक्तियों की इम्युनिटी संवेदनशील होती है या जिनमें ऑटो-इम्यून डिसऑर्डर होते हैं, उनमें मेलानोमा विकसित होने की संभावना अधिक होती है। जिन व्यक्तियों को एटॉपिक डर्मेटाइटिस जैसी गंभीर त्वचा संबंधी समस्याएं होती हैं, उनमें कैंसर संबंधी स्थितियां विकसित होने का जोखिम अधिक होता है। निष्कर्ष स्किन कैंसर का पता जब शुरुआती चरण में लग जाता है तो अक्सर इसके बचने का दर सबसे अधिक होता है। इसके अलावा, उन्नत निदान तकनीक और सहज उपचार से इसके बढ़ने को नियंत्रित करना संभव हो जाता है। याद रखें, जब आपको असामान्य त्वचा संबंधी समस्याएं हों तो अपने शरीर को अनदेखा न करें। स्वस्थ जीवनशैली अपनाएं और अगर आपको कैंसर का इतिहास है तो नियमित रूप से अपने शरीर की जांच करें। स्किन कैंसर को हराने का सबसे तेज़ तरीका है इसका शीघ्र निदान। आपका डॉक्टर कार्सिनोमा की पुष्टि के लिए एक विशेष बायोप्सी टेस्ट की सलाह दे सकता है। क्या आपको घर पर सैंपल कलेक्शन की आवश्यकता है? मेट्रोपोलिस लैब प्रशिक्षित तकनीशियनों के साथ आपके सैंपल को इकट्ठा करने के लिए सबसे अच्छी सुविधाएँ प्रदान करता है। कैंसर मार्कर प्रोफाइल के बारे में अधिक जानकारी के लिए, आज ही उनकी वेबसाइट पर जाएं।
 Home Visit
Home Visit Upload
Upload
















 WhatsApp
WhatsApp